| 【规范与共识】鼻部CT和MRI检查及诊断专家共识 | 您所在的位置:网站首页 › 鼻咽部的范围 › 【规范与共识】鼻部CT和MRI检查及诊断专家共识 |
【规范与共识】鼻部CT和MRI检查及诊断专家共识
|
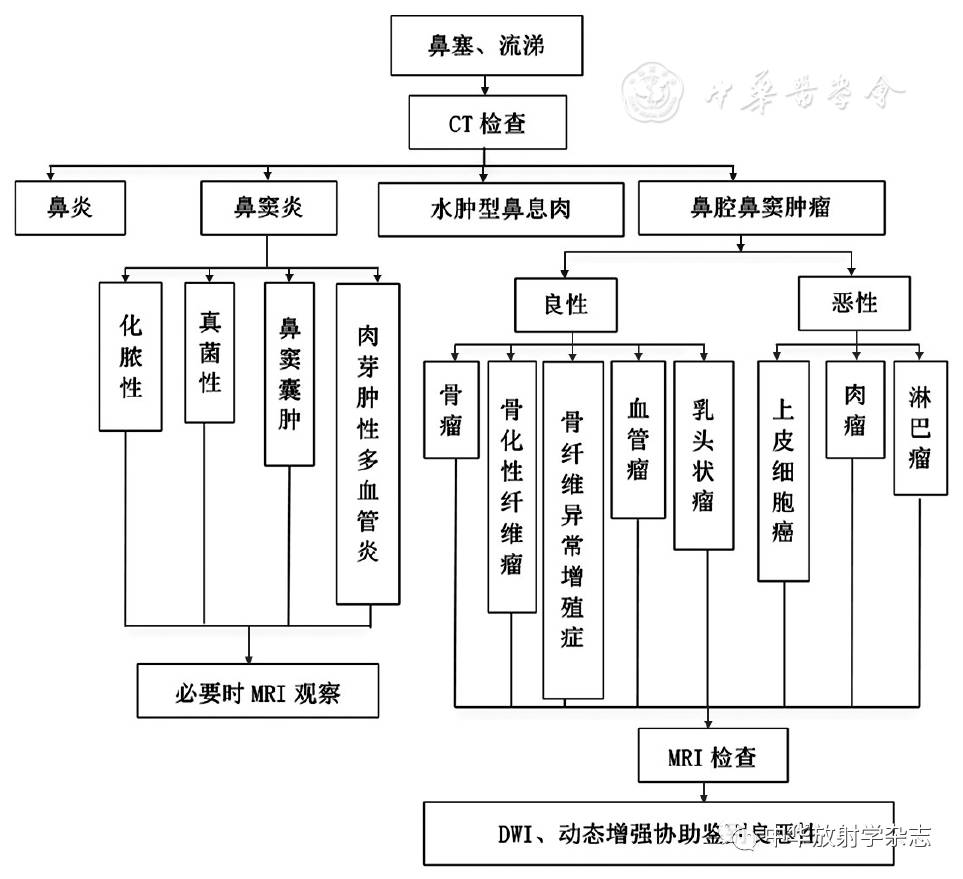
文章来源:中华放射学杂志, 2017,51(9) : 660-664 作者:中华医学会放射学分会头颈学组 文章来源:中华放射学杂志, 2017,51(9) : 660-664 作者:中华医学会放射学分会头颈学组 我国鼻部疾病患病率高达30.8%[1],明确病变并进行早期合理干预对患者康复至关重要。影像学检查是鼻部疾病诊疗的关键技术之一。当前鼻部疾病检查技术流程、影像处理和影像评价缺乏统一的规范,制约了鼻部影像的发展。中华医学会放射学分会头颈学组专家经过多次讨论,对鼻部疾病影像检查路径、扫描及后处理方案、报告内容和诊断要点等达成共识。 鼻部检查方案一、鼻部CT扫描方案[2,3,4,5,6] 1.鼻骨: (1)扫描模式:螺旋扫描。(2)扫描体位:仰卧位。(3)扫描范围:鼻根至鼻尖。(4)扫描条件:管电压100~120 kV,管电流50~200 mAs,扫描厚度16×0.50~16×0.75 mm,可根据不同机型的低剂量模式(如预设噪声指数等)自行调整,螺距0.7~0.9。(5)重组层厚:最薄允许层厚为0.70 mm;重组间距0.35 mm(重叠50%重组)。(6)重组算法:骨算法。(7)重组方法:①利用软组织算法的薄层影像进行VR重组;②必要时平行于正中矢状面行矢状面的重组。 2.鼻腔鼻窦: (1)扫描模式:螺旋扫描。(2)扫描体位:仰卧位。(3)扫描范围:额窦上缘至硬腭或根据具体病变确定范围。(4)扫描条件:管电压100~120 kV,管电流50~200 mAs,扫描厚度16或64×0.50~16或64×0.75 mm,可根据不同机型的低剂量模式(如预设噪声指数等)自行调整,螺距0.7~1.0。(5)重组层厚:最薄允许层厚为0.70 mm;重组间距0.35 mm(重叠50%重组)。(6)重组算法:骨算法、标准算法。(7)重组方法:鼻窦和颅底CT以骨算法图像为主,其他部位以标准算法图像为主;必要时行矢状面重组;根据临床需要行三维图像重组和后处理,包括MIP、表面遮盖法(shaded surface display,SSD)、VR技术。 3.增强扫描: 对软组织病变应行增强扫描。根据具体的设备类型选择上述适当扫描方法。使用对比剂参照碘对比剂使用指南(第2版)[7]。必要时可行延迟扫描。血管性病变在注射对比剂后延迟20 s开始扫描;炎性和肿瘤病变在注射对比剂后延迟40 s开始扫描。 4.CT图像后处理: 鼻骨CT重组方法:(1)横断面:重组基线为平行听眶下线,范围为鼻骨尖至鼻根,骨窗4 000、700 HU,MPR层厚≤2.0 mm,间距≤2.0 mm。(2)冠状面:重组基线为平行鼻骨,范围为鼻骨至泪骨,骨窗4 000、700 HU,MPR层厚≤1.0 mm,间距≤1.5 mm。(3)矢状面:重组基线为平行正中矢状面,范围为双侧鼻骨,骨窗4 000、700 HU,MPR层厚≤1.0 mm,间距≤1.5 mm。鼻腔、鼻窦CT重组方法:(1)横断面:重组基线为平行听眶下线,范围为额窦顶部至硬腭,骨窗2 000、200 HU,MPR层厚≤2.5 mm,间距≤3.0 mm。(2)冠状面:重组基线为垂直于硬腭,范围为额窦前部至蝶窦后部,骨窗2 000、200 HU,MPR层厚≤2.5 mm,间距≤3.0 mm;软组织窗300、40 HU,MPR层厚≤3.0 mm,间距≤3.0 mm。(3)矢状面:重组基线为平行正中矢状面,范围为两侧上颌窦外侧缘,骨窗2 000、200 HU,MPR层厚≤2.5 mm,间距≤3.0 mm。 二、鼻部MRI扫描方案[2,3,4,5,6] MRI用于评估鼻腔、鼻窦各种软组织病变(如炎症、肿瘤等)。 1.扫描范围: 原则上包括整个病变。(1)横断面:前颅窝、鞍膈水平至第2颈椎下缘;(2)冠状面:额窦前缘至蝶窦后缘;(3)矢状面:包括整个鼻腔、鼻窦。 2.扫描线圈: 头颅正交线圈或头颈联合线圈。 3.层厚和间距: 层厚3.00~5.00 mm,层间距0~1.00 mm。 4.扫描序列: (1)平扫:横断面T1WI及T2WI、冠状面T2WI、矢状面T1WI;(2)增强扫描:横断面、冠状面及矢状面T1WI,其中1个断面行脂肪抑制成像;(3)怀疑肿瘤性病变需进一步明确病变性质时,行DWI和动态增强扫描;(4)怀疑脑脊液鼻漏时加扫冠状面水成像,层厚1.50~2.00 mm,无间距扫描。 展开全文一、鼻部CT扫描方案[2,3,4,5,6] 1.鼻骨: (1)扫描模式:螺旋扫描。(2)扫描体位:仰卧位。(3)扫描范围:鼻根至鼻尖。(4)扫描条件:管电压100~120 kV,管电流50~200 mAs,扫描厚度16×0.50~16×0.75 mm,可根据不同机型的低剂量模式(如预设噪声指数等)自行调整,螺距0.7~0.9。(5)重组层厚:最薄允许层厚为0.70 mm;重组间距0.35 mm(重叠50%重组)。(6)重组算法:骨算法。(7)重组方法:①利用软组织算法的薄层影像进行VR重组;②必要时平行于正中矢状面行矢状面的重组。 2.鼻腔鼻窦: (1)扫描模式:螺旋扫描。(2)扫描体位:仰卧位。(3)扫描范围:额窦上缘至硬腭或根据具体病变确定范围。(4)扫描条件:管电压100~120 kV,管电流50~200 mAs,扫描厚度16或64×0.50~16或64×0.75 mm,可根据不同机型的低剂量模式(如预设噪声指数等)自行调整,螺距0.7~1.0。(5)重组层厚:最薄允许层厚为0.70 mm;重组间距0.35 mm(重叠50%重组)。(6)重组算法:骨算法、标准算法。(7)重组方法:鼻窦和颅底CT以骨算法图像为主,其他部位以标准算法图像为主;必要时行矢状面重组;根据临床需要行三维图像重组和后处理,包括MIP、表面遮盖法(shaded surface display,SSD)、VR技术。 3.增强扫描: 对软组织病变应行增强扫描。根据具体的设备类型选择上述适当扫描方法。使用对比剂参照碘对比剂使用指南(第2版)[7]。必要时可行延迟扫描。血管性病变在注射对比剂后延迟20 s开始扫描;炎性和肿瘤病变在注射对比剂后延迟40 s开始扫描。 4.CT图像后处理: 鼻骨CT重组方法:(1)横断面:重组基线为平行听眶下线,范围为鼻骨尖至鼻根,骨窗4 000、700 HU,MPR层厚≤2.0 mm,间距≤2.0 mm。(2)冠状面:重组基线为平行鼻骨,范围为鼻骨至泪骨,骨窗4 000、700 HU,MPR层厚≤1.0 mm,间距≤1.5 mm。(3)矢状面:重组基线为平行正中矢状面,范围为双侧鼻骨,骨窗4 000、700 HU,MPR层厚≤1.0 mm,间距≤1.5 mm。鼻腔、鼻窦CT重组方法:(1)横断面:重组基线为平行听眶下线,范围为额窦顶部至硬腭,骨窗2 000、200 HU,MPR层厚≤2.5 mm,间距≤3.0 mm。(2)冠状面:重组基线为垂直于硬腭,范围为额窦前部至蝶窦后部,骨窗2 000、200 HU,MPR层厚≤2.5 mm,间距≤3.0 mm;软组织窗300、40 HU,MPR层厚≤3.0 mm,间距≤3.0 mm。(3)矢状面:重组基线为平行正中矢状面,范围为两侧上颌窦外侧缘,骨窗2 000、200 HU,MPR层厚≤2.5 mm,间距≤3.0 mm。 二、鼻部MRI扫描方案[2,3,4,5,6] MRI用于评估鼻腔、鼻窦各种软组织病变(如炎症、肿瘤等)。 1.扫描范围: 原则上包括整个病变。(1)横断面:前颅窝、鞍膈水平至第2颈椎下缘;(2)冠状面:额窦前缘至蝶窦后缘;(3)矢状面:包括整个鼻腔、鼻窦。 2.扫描线圈: 头颅正交线圈或头颈联合线圈。 3.层厚和间距: 层厚3.00~5.00 mm,层间距0~1.00 mm。 4.扫描序列: (1)平扫:横断面T1WI及T2WI、冠状面T2WI、矢状面T1WI;(2)增强扫描:横断面、冠状面及矢状面T1WI,其中1个断面行脂肪抑制成像;(3)怀疑肿瘤性病变需进一步明确病变性质时,行DWI和动态增强扫描;(4)怀疑脑脊液鼻漏时加扫冠状面水成像,层厚1.50~2.00 mm,无间距扫描。 推荐影像诊断报告内容1.检查技术及重组技术。 2.诸鼻窦气化情况(主要针对CT报告):是否有气化、气化良好、过度气化及气化对称等。 3.鼻腔、鼻窦内软组织密度(信号)影:局限性病变要评估病变位置、形态、边缘、密度(信号)、大小、周围情况;增强扫描重点评估病变强化程度及方式;弥漫性病变重点评估病变范围及周围侵犯情况;评估病变与周围组织关系要注意与关键解剖结构(如血管、神经等)的关系,以及病变是否有鼻外侵犯及范围。 4.鼻腔、鼻窦骨质改变:有无骨质破坏、中断、增生硬化等。 5.诸窦腔开口情况:有无变异、堵塞,重点评估窦口-鼻道复合体开放情况。 6.鼻腔通畅情况:鼻腔狭窄闭塞,鼻中隔偏曲,鼻甲肥大、气化、反向等。 7.明显解剖变异:如鼻丘气房、Haller气房、鸡冠气化、副中鼻甲等。 8.邻近颅腔、颌面部、眼眶、颞骨、咽腔、口腔等部位情况。 1.检查技术及重组技术。 2.诸鼻窦气化情况(主要针对CT报告):是否有气化、气化良好、过度气化及气化对称等。 3.鼻腔、鼻窦内软组织密度(信号)影:局限性病变要评估病变位置、形态、边缘、密度(信号)、大小、周围情况;增强扫描重点评估病变强化程度及方式;弥漫性病变重点评估病变范围及周围侵犯情况;评估病变与周围组织关系要注意与关键解剖结构(如血管、神经等)的关系,以及病变是否有鼻外侵犯及范围。 4.鼻腔、鼻窦骨质改变:有无骨质破坏、中断、增生硬化等。 5.诸窦腔开口情况:有无变异、堵塞,重点评估窦口-鼻道复合体开放情况。 6.鼻腔通畅情况:鼻腔狭窄闭塞,鼻中隔偏曲,鼻甲肥大、气化、反向等。 7.明显解剖变异:如鼻丘气房、Haller气房、鸡冠气化、副中鼻甲等。 8.邻近颅腔、颌面部、眼眶、颞骨、咽腔、口腔等部位情况。 影像分析要点一、鼻和鼻窦解剖变异 鼻和鼻窦解剖变异常见,部分变异引起窦口鼻道复合体狭窄,是鼻窦炎的易患因素。部分变异增加鼻内镜手术的风险,在CT报告中需要重点描述。常见的变异包括鼻中隔偏曲、鼻中隔骨嵴、鼻丘气房、鼻甲气化、中鼻甲反向和眶下筛房。少见的解剖变异包括前床突气化、筛凹低位、钩突气化、额筛泡、鸡冠气化、眶上筛房和蝶筛气房等。 二、外伤及异物 1.骨折: 鼻面部位置表浅暴露,易遭受外力导致损伤。鼻部外伤为面部常见外伤,可合并眼眶、颅脑等损伤,可导致颅面部畸形及相应器官的功能异常。鼻部骨折包括鼻骨区骨折、鼻窦壁骨折。鼻骨区骨折多见于拳击伤,鼻窦骨折多见于复合伤,易合并眼眶和颅脑损伤。鼻骨区骨折包括:鼻骨、上颌骨额突、泪骨、额骨鼻突骨折,可单发,也可同时发生。该区域骨折建议按部位逐一描述。鼻窦壁骨折可累及各个鼻窦,以筛窦外侧壁最为常见,其次为上颌窦上壁、蝶窦和额窦上壁。若累及颅底,损伤脑膜则易发生脑脊液鼻漏。 鼻部骨折重点观察和描述内容和注意事项:(1)骨折直接征象为骨质连续性中断;间接征象为邻近软组织肿胀、积气。(2)骨折类型,单纯线性骨折、粉碎性骨折及复合骨折。(3)骨折片数量及移位情况,有无压迫周围结构。(4)复合骨折是否累及筛前、筛后动脉管和颅底等结构。(5)鼻腔、鼻窦有无血肿(出血)或异物,鼻周软组织损伤情况。(6)鉴别新鲜与陈旧性骨折,骨折断端形态、密度及邻近骨质改变是鉴别的直接征象,周围软组织改变是间接证据。(7)勿将正常的管、沟和缝等误诊为骨折,如鼻颌缝、鼻额缝、额颌缝和鼻骨间缝[7]。(8)儿童及青少年没有发现骨折,但又不能完全排除骨折的,可建议其2周后复查。 2.异物: 成人多为鼻窦异物,见于爆炸伤、溺水和交通事故等。影像检查应描述以下几个方面:(1)有无异物;(2)异物的位置、大小、形状和密度或性质(金属、植物等);(3)伴随的鼻窦损伤或炎症。 三、鼻腔、鼻窦黏膜肥厚与炎症 一般为多发,可累及多个鼻窦,常伴有鼻腔的解剖变异(如鼻中隔弯曲、鼻甲肥大等),应在描述中体现。黏膜肥厚一般表现为沿骨壁走行的软组织影,较厚时可引起窦腔缩小,由于炎性刺激窦腔内常可观察到聚集的分泌物,因此窦腔内出现气液平面可能提示疾病处于急性期。黏膜邻近骨质是否有增生硬化也可间接提示慢性炎症。 四、囊肿 囊肿可单发或多发,多呈圆形或半圆形,囊肿的大小、密度或信号特点可提示其来源。观察周围组织结构有无异常,如黏膜是否增厚、骨质是否改变等,有利于鉴别诊断。 五、软组织病变 包括肿瘤与非肿瘤病变。 1.低密度软组织病变: 鼻部常见病变为规则或不规则鼻窦囊肿及鼻息肉。鼻窦囊肿分为鼻窦黏液囊肿和鼻窦黏膜下囊肿。黏液囊肿多发生于额窦和筛窦,黏膜下囊肿多发生于上颌窦,呈类圆形。水肿型鼻息肉多发生于鼻腔外侧壁和鼻顶部,形态不规则。以上病变均密度较低,增强扫描内容物无强化,其周围黏膜强化。邻近窦壁无异常改变或有轻度压迫性吸收。 2.边界清楚的软组织肿块: 鼻部良性占位性病变常呈局限规则性或不规则性,主要包括出血坏死性息肉、内翻乳头状瘤、血管瘤、多形性腺瘤、神经源性肿瘤以及脑膜瘤。除内翻乳头状瘤形态不规则外,其余肿瘤常为边界清楚的类圆形肿物,周围骨质压迫性吸收,无侵蚀性骨质破坏。出血坏死性息肉好发于上颌窦开口,同时向鼻腔及上颌窦内生长,多数形态不规则,边界清楚,T2WI见病变内部呈不均匀高信号,边缘呈环形低信号,增强后T1WI可见病变内部结节状或斑片状强化[8]。血管瘤好发于鼻中隔前部和上颌窦,毛细血管瘤形态规则,海绵状血管瘤形态通常不规则。多形性腺瘤好发于鼻中隔或鼻腔外侧壁。神经源性肿瘤多数位于鼻筛区。血管瘤在T2WI为高信号,明显强化,少有坏死囊变区。神经源性肿瘤信号相对混杂。脑膜瘤CT平扫常为稍高密度,有时可见钙化灶,明显强化,少有坏死区。内翻乳头状瘤虽然边界清楚,但形态不规则,好发于鼻腔外侧壁近中鼻道区域,特异性表现为T2WI或增强T1WI上呈脑回样外观[9,10]。 3.边界不清楚的软组织肿物: 多为恶性肿瘤,主要包括鳞癌、腺癌、腺样囊性癌、黑色素细胞瘤、淋巴瘤、嗅神经母细胞瘤、横纹肌肉瘤、神经内分泌癌及转移瘤。此类肿物多形态不规则,边界不清楚,强化不均匀,邻近骨质常见侵蚀性骨质破坏。虽然上述肿瘤表现大致相同,但部分肿瘤具有特征性,可资鉴别。典型黑色素型黑色素瘤MRI表现为T1WI高信号,T2WI低信号;淋巴瘤在DWI上呈高信号,其中弥漫大B细胞淋巴瘤信号均匀,沿黏膜蔓延生长,呈轻、中度强化;NK/T细胞淋巴瘤常位于鼻腔偏前部,累及颌面部皮下软组织;腺样囊性癌沿神经分支及骨性管道、孔裂浸润性生长[11];嗅神经母细胞瘤多位于一侧鼻腔顶嗅区和筛窦,常突入前颅窝[12];横纹肌肉瘤多发生于青少年。非肿瘤病变肉芽肿性多血管炎表现为中线区广泛骨质破坏,而鼻腔鼻窦软组织增厚,邻近骨壁出现异常新生骨,双线征为其特异性表现,同时其实验室检查抗中性粒细胞包浆抗体阳性可与其他肿瘤鉴别。 4.骨性病变: 包括局限性或弥漫性骨质肥厚、骨质吸收及骨质破坏。局限性骨病变可见于骨瘤及骨化性纤维瘤,后者密度不均,内部呈软组织密度,边缘多可见菲薄骨壳。弥漫性骨质增生多见于慢性鼻窦炎及骨纤维异常增殖症,后者常累及多骨,多表现为均匀致密毛玻璃样改变,部分可见囊变区。真菌球所致炎症表现为广泛的骨质增生及局部的骨质破坏[13]。鼻部骨质破坏常为邻近病变影响所致,良性病变常导致鼻部骨质的压迫性骨质吸收,恶性病变常导致鼻部骨质的侵蚀性破坏。鼻腔、鼻窦区软组织肿块内含有肿瘤骨考虑为骨肉瘤。 5.鼻颅沟通性病变: 鼻部病变可通过直接压迫、破坏周围骨质(额骨眶板、筛骨纸板、蝶骨平台)或经颅底孔道(盲孔、筛孔、翼腭窝、蝶腭孔)向颅内蔓延。恶性肿瘤以鼻腔、鼻窦上皮来源癌多见,其中鳞癌多直接破坏周围骨质,腺样囊性癌多沿孔道浸润;嗅母细胞瘤通过筛骨筛板累及鼻部和颅内[12];其他恶性肿瘤如横纹肌肉瘤、Ewing肉瘤、神经内分泌癌和转移瘤等多以直接破坏的形式累及颅内。良性肿瘤包括鼻咽纤维血管瘤、内翻乳头状瘤、神经纤维瘤和嗅沟神经鞘瘤。鼻咽纤维血管瘤起于蝶腭孔区[14],沿孔道向颅内生长[15,16];内翻乳头状瘤等良性肿瘤则主要通过压迫吸收的形式累及颅内。此外,颅内起源的病变也可累及鼻部,需注意判别病变的来源,如起源于颅内的间变性脑膜瘤亦可形成颅鼻沟通性病变。 6.鼻眶沟通性病变: 为鼻窦病变同时累及眼眶,主要有黏液囊肿、炎性病变、鼻窦恶性肿瘤累及眼眶和骨瘤等。黏液囊肿、炎性病变和骨瘤影像特征显著,诊断明确。鼻窦恶性肿瘤累及眼眶的病变定性有一定困难,需结合临床表现进行诊断和鉴别诊断,但最终确诊需依靠活检或手术获得病理结果。眼部病变也可累及鼻部,需注意判别病变来源。 总之,在规范的鼻部影像学检查方法的基础上,通过上述思路分析,应当明确有无病变存在,病变部位、大小、与邻近结构关系,大部分病变通过将影像特征和临床表现结合可获得明确诊断,但对于少数病变尤其是缺乏影像学特征的恶性肿瘤,应及时进行活检或进行手术取得病理结果。 一、鼻和鼻窦解剖变异 鼻和鼻窦解剖变异常见,部分变异引起窦口鼻道复合体狭窄,是鼻窦炎的易患因素。部分变异增加鼻内镜手术的风险,在CT报告中需要重点描述。常见的变异包括鼻中隔偏曲、鼻中隔骨嵴、鼻丘气房、鼻甲气化、中鼻甲反向和眶下筛房。少见的解剖变异包括前床突气化、筛凹低位、钩突气化、额筛泡、鸡冠气化、眶上筛房和蝶筛气房等。 二、外伤及异物 1.骨折: 鼻面部位置表浅暴露,易遭受外力导致损伤。鼻部外伤为面部常见外伤,可合并眼眶、颅脑等损伤,可导致颅面部畸形及相应器官的功能异常。鼻部骨折包括鼻骨区骨折、鼻窦壁骨折。鼻骨区骨折多见于拳击伤,鼻窦骨折多见于复合伤,易合并眼眶和颅脑损伤。鼻骨区骨折包括:鼻骨、上颌骨额突、泪骨、额骨鼻突骨折,可单发,也可同时发生。该区域骨折建议按部位逐一描述。鼻窦壁骨折可累及各个鼻窦,以筛窦外侧壁最为常见,其次为上颌窦上壁、蝶窦和额窦上壁。若累及颅底,损伤脑膜则易发生脑脊液鼻漏。 鼻部骨折重点观察和描述内容和注意事项:(1)骨折直接征象为骨质连续性中断;间接征象为邻近软组织肿胀、积气。(2)骨折类型,单纯线性骨折、粉碎性骨折及复合骨折。(3)骨折片数量及移位情况,有无压迫周围结构。(4)复合骨折是否累及筛前、筛后动脉管和颅底等结构。(5)鼻腔、鼻窦有无血肿(出血)或异物,鼻周软组织损伤情况。(6)鉴别新鲜与陈旧性骨折,骨折断端形态、密度及邻近骨质改变是鉴别的直接征象,周围软组织改变是间接证据。(7)勿将正常的管、沟和缝等误诊为骨折,如鼻颌缝、鼻额缝、额颌缝和鼻骨间缝[7]。(8)儿童及青少年没有发现骨折,但又不能完全排除骨折的,可建议其2周后复查。 2.异物: 成人多为鼻窦异物,见于爆炸伤、溺水和交通事故等。影像检查应描述以下几个方面:(1)有无异物;(2)异物的位置、大小、形状和密度或性质(金属、植物等);(3)伴随的鼻窦损伤或炎症。 三、鼻腔、鼻窦黏膜肥厚与炎症 一般为多发,可累及多个鼻窦,常伴有鼻腔的解剖变异(如鼻中隔弯曲、鼻甲肥大等),应在描述中体现。黏膜肥厚一般表现为沿骨壁走行的软组织影,较厚时可引起窦腔缩小,由于炎性刺激窦腔内常可观察到聚集的分泌物,因此窦腔内出现气液平面可能提示疾病处于急性期。黏膜邻近骨质是否有增生硬化也可间接提示慢性炎症。 四、囊肿 囊肿可单发或多发,多呈圆形或半圆形,囊肿的大小、密度或信号特点可提示其来源。观察周围组织结构有无异常,如黏膜是否增厚、骨质是否改变等,有利于鉴别诊断。 五、软组织病变 包括肿瘤与非肿瘤病变。 1.低密度软组织病变: 鼻部常见病变为规则或不规则鼻窦囊肿及鼻息肉。鼻窦囊肿分为鼻窦黏液囊肿和鼻窦黏膜下囊肿。黏液囊肿多发生于额窦和筛窦,黏膜下囊肿多发生于上颌窦,呈类圆形。水肿型鼻息肉多发生于鼻腔外侧壁和鼻顶部,形态不规则。以上病变均密度较低,增强扫描内容物无强化,其周围黏膜强化。邻近窦壁无异常改变或有轻度压迫性吸收。 2.边界清楚的软组织肿块: 鼻部良性占位性病变常呈局限规则性或不规则性,主要包括出血坏死性息肉、内翻乳头状瘤、血管瘤、多形性腺瘤、神经源性肿瘤以及脑膜瘤。除内翻乳头状瘤形态不规则外,其余肿瘤常为边界清楚的类圆形肿物,周围骨质压迫性吸收,无侵蚀性骨质破坏。出血坏死性息肉好发于上颌窦开口,同时向鼻腔及上颌窦内生长,多数形态不规则,边界清楚,T2WI见病变内部呈不均匀高信号,边缘呈环形低信号,增强后T1WI可见病变内部结节状或斑片状强化[8]。血管瘤好发于鼻中隔前部和上颌窦,毛细血管瘤形态规则,海绵状血管瘤形态通常不规则。多形性腺瘤好发于鼻中隔或鼻腔外侧壁。神经源性肿瘤多数位于鼻筛区。血管瘤在T2WI为高信号,明显强化,少有坏死囊变区。神经源性肿瘤信号相对混杂。脑膜瘤CT平扫常为稍高密度,有时可见钙化灶,明显强化,少有坏死区。内翻乳头状瘤虽然边界清楚,但形态不规则,好发于鼻腔外侧壁近中鼻道区域,特异性表现为T2WI或增强T1WI上呈脑回样外观[9,10]。 3.边界不清楚的软组织肿物: 多为恶性肿瘤,主要包括鳞癌、腺癌、腺样囊性癌、黑色素细胞瘤、淋巴瘤、嗅神经母细胞瘤、横纹肌肉瘤、神经内分泌癌及转移瘤。此类肿物多形态不规则,边界不清楚,强化不均匀,邻近骨质常见侵蚀性骨质破坏。虽然上述肿瘤表现大致相同,但部分肿瘤具有特征性,可资鉴别。典型黑色素型黑色素瘤MRI表现为T1WI高信号,T2WI低信号;淋巴瘤在DWI上呈高信号,其中弥漫大B细胞淋巴瘤信号均匀,沿黏膜蔓延生长,呈轻、中度强化;NK/T细胞淋巴瘤常位于鼻腔偏前部,累及颌面部皮下软组织;腺样囊性癌沿神经分支及骨性管道、孔裂浸润性生长[11];嗅神经母细胞瘤多位于一侧鼻腔顶嗅区和筛窦,常突入前颅窝[12];横纹肌肉瘤多发生于青少年。非肿瘤病变肉芽肿性多血管炎表现为中线区广泛骨质破坏,而鼻腔鼻窦软组织增厚,邻近骨壁出现异常新生骨,双线征为其特异性表现,同时其实验室检查抗中性粒细胞包浆抗体阳性可与其他肿瘤鉴别。 4.骨性病变: 包括局限性或弥漫性骨质肥厚、骨质吸收及骨质破坏。局限性骨病变可见于骨瘤及骨化性纤维瘤,后者密度不均,内部呈软组织密度,边缘多可见菲薄骨壳。弥漫性骨质增生多见于慢性鼻窦炎及骨纤维异常增殖症,后者常累及多骨,多表现为均匀致密毛玻璃样改变,部分可见囊变区。真菌球所致炎症表现为广泛的骨质增生及局部的骨质破坏[13]。鼻部骨质破坏常为邻近病变影响所致,良性病变常导致鼻部骨质的压迫性骨质吸收,恶性病变常导致鼻部骨质的侵蚀性破坏。鼻腔、鼻窦区软组织肿块内含有肿瘤骨考虑为骨肉瘤。 5.鼻颅沟通性病变: 鼻部病变可通过直接压迫、破坏周围骨质(额骨眶板、筛骨纸板、蝶骨平台)或经颅底孔道(盲孔、筛孔、翼腭窝、蝶腭孔)向颅内蔓延。恶性肿瘤以鼻腔、鼻窦上皮来源癌多见,其中鳞癌多直接破坏周围骨质,腺样囊性癌多沿孔道浸润;嗅母细胞瘤通过筛骨筛板累及鼻部和颅内[12];其他恶性肿瘤如横纹肌肉瘤、Ewing肉瘤、神经内分泌癌和转移瘤等多以直接破坏的形式累及颅内。良性肿瘤包括鼻咽纤维血管瘤、内翻乳头状瘤、神经纤维瘤和嗅沟神经鞘瘤。鼻咽纤维血管瘤起于蝶腭孔区[14],沿孔道向颅内生长[15,16];内翻乳头状瘤等良性肿瘤则主要通过压迫吸收的形式累及颅内。此外,颅内起源的病变也可累及鼻部,需注意判别病变的来源,如起源于颅内的间变性脑膜瘤亦可形成颅鼻沟通性病变。 6.鼻眶沟通性病变: 为鼻窦病变同时累及眼眶,主要有黏液囊肿、炎性病变、鼻窦恶性肿瘤累及眼眶和骨瘤等。黏液囊肿、炎性病变和骨瘤影像特征显著,诊断明确。鼻窦恶性肿瘤累及眼眶的病变定性有一定困难,需结合临床表现进行诊断和鉴别诊断,但最终确诊需依靠活检或手术获得病理结果。眼部病变也可累及鼻部,需注意判别病变来源。 总之,在规范的鼻部影像学检查方法的基础上,通过上述思路分析,应当明确有无病变存在,病变部位、大小、与邻近结构关系,大部分病变通过将影像特征和临床表现结合可获得明确诊断,但对于少数病变尤其是缺乏影像学特征的恶性肿瘤,应及时进行活检或进行手术取得病理结果。 鼻部常见症状的影像检查路径一、鼻塞、流涕 鼻塞、流涕症状就诊患者,CT为首选检查方法。需将横断面与冠状面结合观察,除疾病外对于窦口-鼻道复合体及鼻道、鼻窦的解剖变异也应重点观察,还需将骨窗与软组织窗结合观察,必要时进行重组辅助判断。对于部分难以定性的炎性病变或肿瘤性病变,需加行MRI协助诊断病变性质和判断累及范围。影像检查路径见图1。
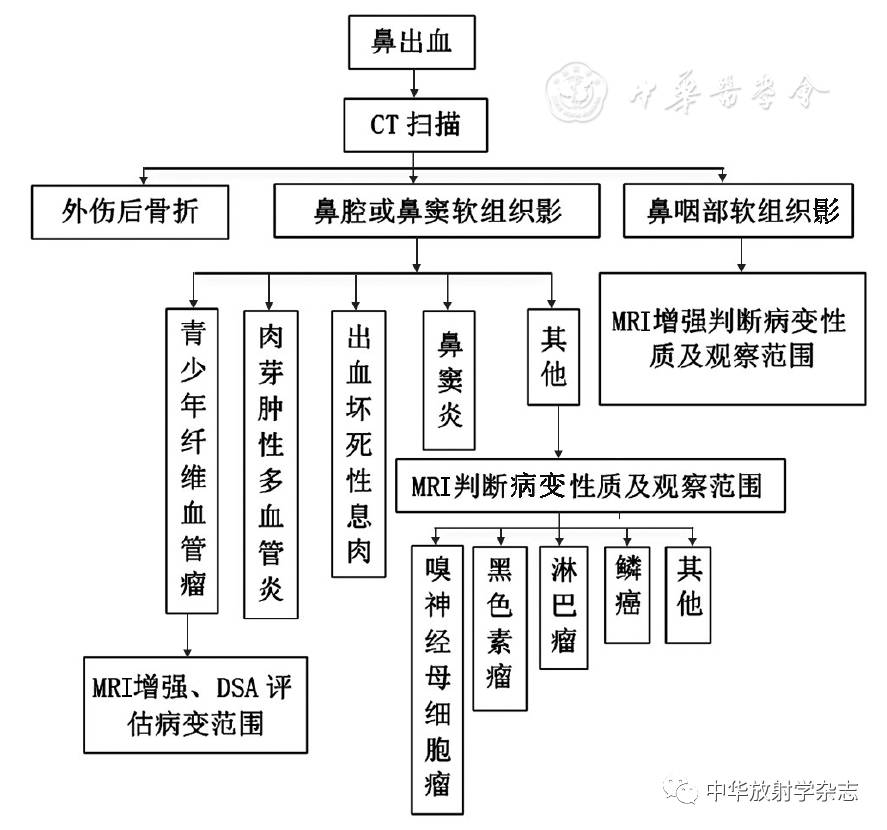
图1鼻塞、流涕的影像检查路径 二、鼻出血 鼻出血患者首选CT检查,尤其对于有明确外伤史的患者,应行高分辨率CT扫描,将横断面与冠状面结合观察[17],观察有无骨折及其具体位置和骨折形态,必要时进行MPR或VR重组辅助判断。对有明确软组织肿块或怀疑脉管源性病变的患者,需行MRI检查,协助判定病变性质和范围。鼻出血的影像检查路径见图2。
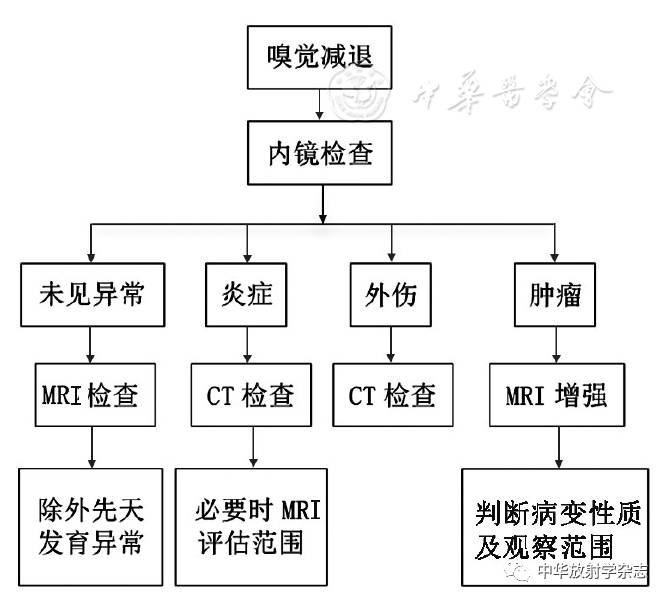
图2鼻出血的影像检查路径 三、嗅觉减退 临床因嗅觉减退就诊的患者,首选内镜检查,之后根据内镜结果,进一步检查进行疾病诊断及评估。值得注意的是,不到3%的嗅觉减退病因为先天发育异常[18,19,20],MRI可以清晰显示嗅球、嗅束、嗅沟的先天发育异常,有助于明确诊断和临床排除其他更常见的引起嗅觉功能障碍的疾病。嗅觉减退的影像检查路径见图3。
图3嗅觉减退的影像检查路径 一、鼻塞、流涕 鼻塞、流涕症状就诊患者,CT为首选检查方法。需将横断面与冠状面结合观察,除疾病外对于窦口-鼻道复合体及鼻道、鼻窦的解剖变异也应重点观察,还需将骨窗与软组织窗结合观察,必要时进行重组辅助判断。对于部分难以定性的炎性病变或肿瘤性病变,需加行MRI协助诊断病变性质和判断累及范围。影像检查路径见图1。
图1鼻塞、流涕的影像检查路径 二、鼻出血 鼻出血患者首选CT检查,尤其对于有明确外伤史的患者,应行高分辨率CT扫描,将横断面与冠状面结合观察[17],观察有无骨折及其具体位置和骨折形态,必要时进行MPR或VR重组辅助判断。对有明确软组织肿块或怀疑脉管源性病变的患者,需行MRI检查,协助判定病变性质和范围。鼻出血的影像检查路径见图2。
图2鼻出血的影像检查路径 三、嗅觉减退 临床因嗅觉减退就诊的患者,首选内镜检查,之后根据内镜结果,进一步检查进行疾病诊断及评估。值得注意的是,不到3%的嗅觉减退病因为先天发育异常[18,19,20],MRI可以清晰显示嗅球、嗅束、嗅沟的先天发育异常,有助于明确诊断和临床排除其他更常见的引起嗅觉功能障碍的疾病。嗅觉减退的影像检查路径见图3。
图3嗅觉减退的影像检查路径 专家共识委员会成员毕万利(山东省医学影像学研究所放射科);蔡剑明(中国人民解放军总医院放射科);陈涓(卫生部北京医院放射科);陈正光(北京中医药大学东直门医院放射科);陈自谦(南京军区福州总医院放射科);方哲明(福建医科大学附属第一医院放射科);巩若箴(山东省医学影像学研究所放射科);韩丹(昆明医科大学第一附属医院放射科);韩雪立(吉林大学第二医院放射科);郝大鹏(青岛大学附属医院放射科);李恒国(暨南大学附属第一医院放射科);李松柏(中国医科大学附属第一医院放射科);刘筠(天津市人民医院放射科);刘亚欧(首都医科大学附属北京宣武医院放射科);罗德红(中国医学科学院北京协和医学院肿瘤医院放射科);满凤媛(中国人民解放军火箭军总医院放射科);欧陕兴(广州军区广州总医院放射科);潘初(华中科技大学同济医学院附属同济医院放射科);沙炎(复旦大学附属眼耳鼻喉科医院放射科);苏丹柯(广西医科大学附属肿瘤医院放射科);孙吉林(河北省人民医院放射科);唐桂波(青海省人民医院放射科);陶晓峰(上海交通大学医学院附属第九人民医院放射科);王振常(首都医科大学附属北京友谊医院放射科);邬海博(北京大学第三医院放射科);吴飞云(南京医科大学第一附属医院放射科);夏爽(天津市第一中心医院放射科);鲜军舫(首都医科大学附属北京同仁医院放射科);肖喜刚(哈尔滨医科大学附属第一医院放射科);谢传淼(中山大学肿瘤医院放射科);谢琦(广州市第一人民医院南沙医院放射科);邢伟(江苏省常州市第一人民医院放射科);徐坚民(深圳市人民医院放射科);徐雷鸣(浙江大学医学院附属第二医院放射科);杨本涛(首都医科大学附属北京同仁医院放射科);杨军乐(西安市中心医院放射科);杨智云(中山大学附属第一医院放射科);月强(四川大学华西医院放射科);岳松伟(郑州大学第一附属医院放射科);张水兴(广东省人民医院放射科);张竹花(中国医学科学院北京协和医学院北京协和医院放射科);赵鹏飞(首都医科大学附属北京友谊医院放射科);周正荣(复旦大学附属肿瘤医院放射科) 毕万利(山东省医学影像学研究所放射科);蔡剑明(中国人民解放军总医院放射科);陈涓(卫生部北京医院放射科);陈正光(北京中医药大学东直门医院放射科);陈自谦(南京军区福州总医院放射科);方哲明(福建医科大学附属第一医院放射科);巩若箴(山东省医学影像学研究所放射科);韩丹(昆明医科大学第一附属医院放射科);韩雪立(吉林大学第二医院放射科);郝大鹏(青岛大学附属医院放射科);李恒国(暨南大学附属第一医院放射科);李松柏(中国医科大学附属第一医院放射科);刘筠(天津市人民医院放射科);刘亚欧(首都医科大学附属北京宣武医院放射科);罗德红(中国医学科学院北京协和医学院肿瘤医院放射科);满凤媛(中国人民解放军火箭军总医院放射科);欧陕兴(广州军区广州总医院放射科);潘初(华中科技大学同济医学院附属同济医院放射科);沙炎(复旦大学附属眼耳鼻喉科医院放射科);苏丹柯(广西医科大学附属肿瘤医院放射科);孙吉林(河北省人民医院放射科);唐桂波(青海省人民医院放射科);陶晓峰(上海交通大学医学院附属第九人民医院放射科);王振常(首都医科大学附属北京友谊医院放射科);邬海博(北京大学第三医院放射科);吴飞云(南京医科大学第一附属医院放射科);夏爽(天津市第一中心医院放射科);鲜军舫(首都医科大学附属北京同仁医院放射科);肖喜刚(哈尔滨医科大学附属第一医院放射科);谢传淼(中山大学肿瘤医院放射科);谢琦(广州市第一人民医院南沙医院放射科);邢伟(江苏省常州市第一人民医院放射科);徐坚民(深圳市人民医院放射科);徐雷鸣(浙江大学医学院附属第二医院放射科);杨本涛(首都医科大学附属北京同仁医院放射科);杨军乐(西安市中心医院放射科);杨智云(中山大学附属第一医院放射科);月强(四川大学华西医院放射科);岳松伟(郑州大学第一附属医院放射科);张水兴(广东省人民医院放射科);张竹花(中国医学科学院北京协和医学院北京协和医院放射科);赵鹏飞(首都医科大学附属北京友谊医院放射科);周正荣(复旦大学附属肿瘤医院放射科) 参考文献(略)
责任编辑: |
【本文地址】
 返回搜狐,查看更多
返回搜狐,查看更多