| 狂犬病 | 您所在的位置:网站首页 › 炭疽病诊断治疗与处置方案 › 狂犬病 |
狂犬病
|
跳转到: 导航,
搜索
A+医学百科 >> 狂犬病
狂犬病(rabies)又称疯狗症,因狂犬病患者怕饮水、恐惧流水声,亦称恐水症(hydrophobia),是一种侵害中枢神经系统的急性病毒性传染病。狂犬病毒存在于感染动物的唾液内,患狂犬病的动物通过咬伤或舌舐粘膜或新近皮肤破损处(如被抓伤伤口)等方式传染给其他动物或人。狂犬病毒主要在动物间传播。狗、猫、狐狸或蝙蝠等都可能患病并传染。人在被病犬咬伤后,如未经处理,则约有30%-70%的人会被感染狂犬病并在潜伏期之后发病,这里强调的是病犬,如果是没有携带狂犬病毒的狗咬到人是不会有狂犬病的,但是很多时候我们无法判断肇事狗到底是否不携带病毒。 狂犬病只能在发病前预防,一但发作出现症状,一般在10天内死亡。狂犬病死亡率为几乎是100%。目前为止,世界上只有少数几个人在狂犬病发作之后幸存。每年有超过5.5万人死于狂犬病。一但感染上狂犬病病毒,最有效的处理方法是接种狂犬病疫苗,严重时要并用抗狂犬病血清。只要及时的接种疫苗,一般都能诱发机体产生足够的免疫力消灭病毒,避免发病。 对于部分有会受狂犬病病毒感染的高风险人士,可以作事先的疫苗接种。比如工作中要接触蝙蝠的人,或要在狂犬病发生频繁的地区长时间停留的人员。 目录 1 狂犬病知识科普视频 2 狂犬病的病原体 3 狂犬病病理 4 狂犬病的传播途径 4.1 哪些动物会感染狂犬病? 4.2 人与人之间会不会传播狂犬病? 5 狂犬病患者症状 5.1 潜伏期 5.2 狂犬病患者发作时的症状 5.2.1 兴奋型狂犬病症状 5.2.2 瘫痪型狂犬病症状 6 狂犬病并发症 7 狂犬病的诊断 7.1 临床诊断 7.2 实验室诊断 7.3 鉴别 8 狗咬伤应急处理措施 9 狂犬病预防和治疗 9.1 世卫组织的推荐处理方案 9.2 狂犬病发病患者的处理 10 狂犬疫苗接种 10.1 狂犬病疫苗接种禁忌 10.2 狂犬病疫苗接种局部反应 10.3 常见狂犬疫苗种类 10.4 狂犬疫苗保护期 10.5 宠物接种疫苗后咬人 10.6 预防性疫苗接种 11 动物与狂犬病 11.1 患狂犬病的狂犬病症状 11.2 受感染的家畜肉、奶能食用吗? 11.3 小猫、小狗打预防针吗? 12 消除人类和狗狂犬病 13 世界狂犬病日 14 参看 15 健康问答网关于狂犬病的相关提问 16 站外链接 狂犬病知识科普视频 狂犬病的病原体参看:狂犬病病毒 导致狂犬病的病原体是弹状病毒科狂犬病病毒属的狂犬病病毒(Rabies Virus)。完整的狂犬病病毒呈子弹形,长度大约为200纳米左右直径为70纳米左右。整个病毒由最外层的脂质双分子层外膜、结构蛋白外壳和负载遗传信息的RNA分子构成。目前普遍认为狂犬病病毒有四个不同的血清型。狂犬病病毒抵抗力非常弱,在表面活性剂、甲醛、升汞、酸碱环境下会很快死去,并且对热和紫外线极其敏感。 狂犬病毒对外界环境条件的抵抗力并不强,一般的消毒药、加热和日光照射都可以使它失去活力,狂犬病毒对肥皂水等脂溶剂、酸、碱、45%-70%的酒精、福尔马林、碘制剂、新洁尔灭等敏感,但不易被来苏水灭活,磺胺药和抗生素对狂犬病毒无效,冬天野外病死的狗脑组织中的病毒在4℃下可保存几个月,对干燥、反复冻融有一定的抵抗力。 狂犬病病理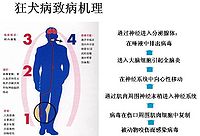
狂犬病病毒对神经系统有强大的亲和力,病毒进入人体后,主要沿神经系统传播和扩散,病毒侵入人体后先在伤口的骨骼肌和神经中繁殖,这称为局部少量繁殖期,此期可长可短,最短为72小时,最长可达数周、数月甚至更长。病毒在局部少量繁殖后即侵入神经末梢,沿周围神经以每小时3mm的速度向中枢神经推进,到达脊髓后即大量繁殖,24小时后遍布整个神经系统。以后病毒又沿周围神经向末梢传播,最后到达许多组织器官,如唾液腺、味蕾、角膜、肌肉、皮肤等。 由于头、面、颈、手等部位神经比较丰富,病毒易于繁殖,再加上离中枢神经较近,故这些部位被咬伤后发病者较多,潜伏期也较短;伤势越严重,也越容易发病。 病毒在中枢神经中主要侵犯迷走神经核、舌咽神经核和舌下神经核等。这些神经核主要支配吞咽肌和呼吸肌,受到狂犬病病毒侵犯后,就处于高度兴奋状态,当饮水时,听到流水声,受到音响、吹风和亮光等刺激时,即可使吞咽肌和呼吸肌发生痉挛,引起吞咽和呼吸困难。随着病毒在中枢神经系统的扩散,发展为可致命的进行性脑脊髓炎症。 患者一旦出现症状,几乎没有办法治疗,死亡率超过99%。 狂犬病的传播途径每年有超过5.5万人死于狂犬病,其中超过95%发生在亚洲和非洲。 人类通常在被已受感染的动物深度咬伤或抓伤后染上狂犬病。犬类是狂犬病的主要宿主和传播者。在美国和加拿大等国,接种狂犬疫苗已极大程度上在犬中消除了狂犬病,蝙蝠是多数造成这些地区人类狂犬病死亡病例的原因。蝙蝠狂犬病最近已成为澳大利亚、拉丁美洲和西欧的一项公共卫生问题。但在这些地方,由蝙蝠狂犬病造成的人类死亡情况与受到狗咬后出现的死亡相比仍然较少。人类由于接触狐狸、浣熊、臭鼬、豺、猫鼬以及其他食肉性野生宿主后出现的死亡情况极为罕见。一些小岛国家则完全没有狂犬病。 最主要的途径就是感染了狂犬病的动物在咬伤人时,通过唾液使狂犬病毒进入人体,狂犬病毒还可以通过无损伤的正常粘膜进入人体,或带有狂犬病毒的液体溅入眼睛,通过眼结膜进入人体,但以这种方式进入人体的例子要少得多。吸入含有病毒颗粒的气溶胶或通过移植已感染病毒的器官有可能感染狂犬病,但很罕见。 摄入已感染狂犬病的动物的生肉或其他组织不是人类感染源。 15岁以下儿童最易患狂犬病;接触后预防措施的对象平均40%是5–14岁儿童,其中多数是男童。 在中国,感染狂犬病的主要人群为农民,其次为青年学生和幼童。呈现南方多北方少的地域分布。 哪些动物会感染狂犬病?各种家畜、家禽及小哺乳动物均对狂犬病有易感性,各种野生动物也能感染,总之,几乎所有的温血动物,包括禽类都可感染狂犬病。不种动物对狂犬病的敏感性不同: 最敏感:狐狸、山狗、效狼、豺、狼、袋鼠和棉鼠。 敏感:地鼠、臭鼬、浣熊、猫鼬、蝙蝠、猫鼬、豚鼠、兔和其他啮齿类。 中度敏感:狗、牛、马、绵羊和灵长类。 低度敏感:负鼠。 人与人之间会不会传播狂犬病?该病也可通过感染性物质(通常为唾液)直接接触人体粘膜或新近皮肤破损处传染。因咬伤而出现人传人的情况虽有理论上的可能性,但从未得到证实。 人与人的一般接触不会传染狂犬病,理论上只有发了病的狂犬病人咬了健康人,才有使被他咬伤的人得狂犬病的可能,发了病的狂犬病人或发病前几天的人也有可能通过性途径把狂犬病毒传染给对方,狂犬病人污染了用具,他人再通过被污染的用具受到感染的可能性很小,狂犬病人的器官、组织、如角膜移植给健康人则有极高的危险性。2004年在美国一个未诊断为狂犬病的患者过世之后捐献内脏,获得捐献的三个人因狂犬病身亡。 狂犬病患者症状 潜伏期在狂犬病潜伏期中感染者没有任何症状。狂犬病潜伏期一般为1至3个月,短则不到一周,长则一年以上。受感染后到首次出现流感样的症状的典型时长是2到12周。有记录的狂犬病潜伏期最短的是4天,最长的超过6年。潜伏期的长短由伤口的大小、位置和进入的病毒量决定。疯动物咬伤头、面和颈部等那些靠近中枢神经系统的部位或周围神经丰富的部位,比咬伤四肢者的潜伏期较短。 狂犬病患者发作时的症状狂犬病患者多在出现症状后的2到10天内死亡,病死率为100%。 临床分两型,兴奋型(狂躁性)和瘫痪型。兴奋型比较常见,早瘫性狂犬病约占人类死亡病例总数的30%。 兴奋型狂犬病症状兴奋型又分前驱期、兴奋期和麻痹期: 前驱期持续1~4日,主要表现为局部感觉异常,在已愈合的伤口附近及其神经通路上有麻、痒或疼痛感,其远端可有间歇性放射刺痛,四肢有蚁走感,同时常出现全身症状,如低热、头痛、乏力、烦躁、恐惧不安等,继之对声、光、风等刺激敏感而有咽喉发紧。 兴奋期持续1~3日,主要表现为怕水、怕风、怕声、怕光和兴奋不安,恐怖异常,最典型的症状为恐水:饮水、闻流水声甚至谈到饮水都可诱发严重的咽肌痉挛,因此常渴极而不敢饮,饮后亦无法下咽。微风、音响、触摸等亦可引起咽肌痉挛。痉挛严重者可伴呼吸肌痉挛而发生呼吸困难,甚至全身抽搐。植物神经系统功能亦亢进,表现为大汗、心率增快、血压升高、唾液分泌增加。因不能饮水且多汗故常有脱水。体温常升高至38~40℃。神志大多清晰,偶可出现精神失常、谵妄、幻听等,但咬人者少见。 麻痹期持续6~18小时。患者渐趋安静,痉挛发作停止,出现各种瘫痪,其中以肢体瘫痪较为多见。亦可有眼肌、面肌及咀嚼肌瘫痪,表现为眼球运动障碍、下颌下垂、口流唾液,同时亦可有失音、感觉减退、反射消失、瞳孔散大、呼吸微弱或不规则、昏迷,常因呼吸和循环衰竭而迅速死亡。狂犬病一旦发病,其进展速度很快,多数在3-5天,很少有超过10天。病死率为100%。 瘫痪型狂犬病症状瘫痪型的前驱期同样表现发热、头痛、全身不适及咬伤部位的感觉异常,继之出现各种瘫痪,如肢体截瘫、上行性脊髓瘫痪等,最后常死于呼吸肌麻痹,本型病程可较长,约7~10日。 与狂躁性狂犬病相比,其病程不那么剧烈,且通常较长。从咬伤或抓伤部位开始,肌肉逐渐麻痹。然后患者渐渐陷入昏迷,最后死亡。早瘫性狂犬病往往会有误诊,造成狂犬病的漏报现象。 狂犬病并发症主要并发症有颅内压增高、下丘脑受累引起抗利尿激素分泌过多或过少(引起尿崩症)、自主神经功能紊乱引起高血压、低血压、心律失常(室上性心动过速、心动过缓,甚至停搏)或体温过低。痉挛常见,可为全身性或局灶性。呼吸功能紊乱,如过度通气和呼吸性碱中毒在前驱期和急性期常见。后期也会发生进行性缺氧。报告过的并发症还有充血性心力衰竭、急性肾衰、上腔静脉血栓形成、肺或泌尿系统的继发性感染以及胃肠道出血。 狂犬病的诊断前驱期症状不太明显时,一般不易诊断。询问有无咬伤史,或伤口处有无异常感觉可帮助诊断。若有典型的怕水或咽部痉挛,则是不难诊断的。 若有被狂犬病动物咬伤史及典型症状(如恐水等)即可初步诊断。死后脑组织检查(内格里氏小体阳性、狂犬病病毒抗原阳性或分离到狂犬病病毒)即可确诊。应与类狂犬病性癔病及狂犬病疫苗接种后脑脊髓炎相鉴别,对狂犬病的诊断可以通过临床症状或者实验室检验。 临床诊断与一般病毒性脑炎相似,最特异和具有诊断意义的变化是有内格里氏小体 (存在于80%狂犬病患者的神经细胞胞浆中的一种嗜酸性包涵体),圆形或椭圆形,大小约3~10μm,边缘整齐,内有1~2个状似细胞核的小点。最常见于大脑海马的锥体细胞及小脑的普尔基涅氏细胞中。内格里氏小体现已证实为病毒的集落,电子显微镜下可见小体内含有杆状的病毒颗粒。如果在人脑或动物脑细胞中发现这种小体,就可以确诊。 实验室诊断脑组织内基小体检验;荧光免疫方法检查抗体;分泌物动物接种实验;血清学抗体检查;逆转录PCR方法检查病毒RNA。 
参看:狗咬伤 狗咬伤分健康狗咬伤和狂犬病狗咬伤,前者多无生命危险,后者常存于疯狗唾液中的狂犬病毒,除狗之外,带毒的猫、狼咬伤后,也会发生本病,被感染狂犬病的动物咬伤未做防注射者的发病率达30%~70%以上。 被流浪动物或者是不能辨明其健康与否的动物咬伤后,应立即冲洗伤口。被咬后立即挤压伤口排去带毒液的污血,但绝不能用嘴去吸伤口处的污血。用20%的肥皂水或1%的新洁尔灭彻底清洗,清洗伤口15分钟以上。继用2%-3%碘酒或75%酒精局部消毒。冲洗之后要用干净的纱布把伤口盖上。 局部伤口原则上不缝合、不包扎、不涂软膏、不用粉剂以利伤口排毒,如伤及头面部,或伤口大且深,伤及大血管需要缝合包扎时,应以不妨碍引流,保证充分冲洗和消毒为前提,做抗血清处理后即可缝合。 速去医院诊治。 狂犬病预防和治疗狂犬病一旦发作,没有特殊有效的疗法,病死率是100%。所以被狂犬病动物咬伤、抓伤,或被添到粘膜等,应尽快注射狂犬病疫苗,如严重还应加注射血清或免疫球蛋白。只要没有发病,这是抗体和病毒赛跑的过程。只要及时的接种疫苗,一般都能诱发机体产生足够的免疫力消灭病毒,避免发病。 被肯定或可疑的患狂犬病动物或野兽咬伤后,伤口应及时以20%肥皂水或 0.1%新洁而灭(或其他季胺类药物)彻底清洗。因为肥皂水可中和季胺类药物作用,故二者不可合用。冲洗后涂以75%酒精或2~3%碘酒。伤口不宜缝合。 在咬人的动物未排除狂犬病之前或咬人动物已无法观察时,病人应及时注射狂犬病疫苗。接种疫苗的最佳时间是在被咬伤后24小时之内(越快越好)。除被咬伤外,凡被可疑狂犬病动物吮舔、抓伤、擦伤皮肤、粘膜者,需要接种疫苗。如果咬伤严重,有多处伤口或伤口在头、面、颈、手指者,在接种疫苗同时应注射抗狂犬病血清。而合并使用抗狂犬病血清,血清的抗毒素可以及时中和体内的游离病毒,防止病毒扩散,相对的延长狂犬病的潜伏期,使机体有足够的时间产生自身的抗体,减少发病的机会。 世卫组织的推荐处理方案世界卫生组织推荐的与疑患狂犬病动物接触后预防处理方案: 分类 情况 处理建议 I类 触摸或饲喂动物,动物舔触处的皮肤完整: 不用处理 II类 轻咬裸露皮肤,或无出血的轻微抓伤或擦伤: 立即接种疫苗并对伤口进行局部处理 III类 一处或多处穿透性皮肤咬伤或抓伤,动物舔触处的皮肤有破损;动物舔触处的粘膜被唾液污染,与蝙蝠有接触: 立即接种疫苗并注射狂犬病免疫球蛋白;对伤口进行局部处理以化学或物理手段清除感染处狂犬病毒是有效的防护措施。因此,迅速对可能已感染狂犬病毒的所有咬伤处和抓伤处进行局部处理很重要。建议采用的急救程序包括立即用肥皂和水、洗涤剂、聚维酮碘消毒剂或可杀死狂犬病毒的其他溶液彻底冲洗和清洗伤口15分钟以上。 所有与II类和III类有关的暴露在经过评估认为具有狂犬病危险时,就要进行接触后预防。导致危险上升的情况有: 咬人哺乳动物为已知的狂犬病贮主或媒介种属; 动物看起来有病或表现不够正常; 伤口或粘膜受到动物唾液的污染; 发生无端咬人情况; 动物没有获得免疫接种。在发展中国家,在决定是否采取预防措施时不应孤立考虑疑似动物的免疫接种状况。 狂犬病发病患者的处理将患者隔离于暗室中,避免声音、光、风等刺激,医护人员宜戴口罩和胶皮手套,以防止鼻和口腔粘膜及皮肤细小破损处为患者唾液所沾污。注意维持患者的呼吸系统和心血管系统的功能。其他可根据患者的病情作对症处理。另外,现在已经有科学家在研究一些神经毒素可以用来治疗由狂犬病毒等寄生在人体神经系统的病毒引起的疾病。 狂犬疫苗接种参看:狂犬病疫苗 狂犬疫苗应分别在第0天注射2针、第7天和21天各肌肉注射1针,共注射4针。如果需注射抗狂犬病血清时,最好在使用疫苗的前一天或当天使用。注射狂犬疫苗和血清要及时、全程、足量。 狂犬病疫苗接种禁忌治疗性接种:考虑到狂犬病是致死性疾病,对高度危险的暴露者在权衡利弊的情况下,不存在禁忌症,应立即接种疫苗。 在发生狂犬病危险性较小的情况下,如果正在感冒而有发烧者,可等体温下来后立即接种。有严重变态反应病史的人,在接种疫苗时应备有肾上腺素等应急药物 用了类固醇、抗疟疾药物的病人应增加疫苗剂量并在疫苗最后一针注射完以后半月,测定中和抗体效价,然后再视情况采取进一步措施,同样为治疗其他疾病而注射过免疫抑制药物的病人也应检查中和抗体,以便证明疫苗是否疾病产生了足够的免疫效力。正在接种预防另一种疾病的疫苗,仍可注射狂犬病疫苗,但需要把接种部位错开。 预防性接种:在保证近期不会有接触传染源及狂犬病毒机会的前提下,妊娠期及有急性疾病、过敏体质、使用类固醇和免疫抑制剂者可推迟接种。对链霉素、新霉素过敏者慎用。 狂犬病疫苗接种局部反应少数有注射部位疼痛、红肿、硬结、瘙痒,甚至水肿、淋巴结肿大。 全身反应:精制VERO细胞狂犬病疫苗和精制地鼠肾细胞疫苗,因疫苗经纯化,杂质白极少,所以接种副反应罕见或轻微。 常见狂犬疫苗种类目前使用的多数为Vero细胞纯化狂犬疫苗。另外还有地鼠肾细胞纯化狂犬疫苗。Vero细胞是目前效果最好、副作用最小的狂犬疫苗。纯化疫苗就是去处疫苗中的杂质白。以减轻不良反应。 狂犬疫苗保护期对接受过暴露前或暴露后有效疫苗的全程接种者,如果一年内再发生较轻的可疑接触感染,可立即用肥皂水清洗伤口,同时密切观察咬人的犬在10日内是否发病而不必注射疫苗。一咬人犬发病,立即给被咬的人注射人用狂犬疫苗;如果是一年以后再被咬伤,可于当天、第3天各注射一针疫苗即可。对严重咬伤、以前接受过疫苗接种但时间较久,对疫苗的有效性有所怀疑者,则应重新进行全程的暴露后预防免疫,必要时应包括使用狂犬病免疫球蛋白。 宠物接种疫苗后咬人宠物犬、猫已经按规定足量接种了符合要求的兽用狂犬疫苗后,在疫苗的免疫期内,人被这样的犬轻微咬伤、抓伤,可以只进行伤口局部的清洗消毒,不用注射人用狂犬疫苗。但是若咬伤严重的,或者成年犬没有打够针数,或者疫苗接种早已过了免疫期、疫苗不合格或者失效,人就最好进行人用狂犬疫苗的接种才比较安全。 预防性疫苗接种对与狂犬病病毒、病兽或病人接触机会较多的人员应进行感染前预防接种。对在户外(尤其是在农村地区)长时间活动,参加像是骑自行车、露营或远足活动的旅行者,以及对生活在面临较大接触危险的人士,建议采用这一措施。还建议将这一接触前免疫接种用于从事某些高风险职业的人员,例如处理狂犬病活病毒以及其他与狂犬病相关病毒的实验室工作人员,还用于那些所从事的活动从专业方面或其它方面可在受到狂犬病影响的地区直接接触到蝙蝠、食肉动物和其它哺乳动物的人员。由于儿童往往会与动物玩耍,咬伤可能会更重,或者不对咬伤进行报告,因而他们面临着更大风险。当他们在高风险地区生活或参访时,可以考虑为其接种疫苗。 为易于接触到狂犬病病毒的人群接种狂犬疫苗。免疫方法为肌肉注射3针,即第0、7、21或28天各注射一针,共3针。 动物与狂犬病 患狂犬病的狂犬病症状 前驱期(沉郁期):1-2天,病犬缺乏特征性症状,易被忽视.主要呈现轻度的异常现象,病犬性情敏感,举动反常,易于激怒,不听呼唤.咬伤处发痒,常以舌舔局部. 狂暴期:病犬高度兴奋,攻击人畜.狂暴与沉郁常交替出现.疲惫时卧地不动,但不久又立起,表现出特殊的斜视和惶恐表情.当再次受到外界刺激时,又可出现新的发作.狂乱攻击,自咬四肢,尾及阴部等.病犬野外游荡,多数不归,到处咬伤人畜.随着病程发展,陷于意识障碍,反射紊乱,消瘦,声音嘶哑,夹尾,眼球凹陷,瞳孔散大或缩小,流涎. 麻痹期1-2天.病犬下颌下垂,舌脱出口外,流涎显著,后躯及四肢麻痹,卧地不起,最后因呼吸中枢麻痹或衰竭而死亡.整个病程1-10天. 受感染的家畜肉、奶能食用吗?确认为狂犬病的动物的肉不能吃,而应当焚烧或深埋,因为该动物的体内已经广泛存在有狂犬病毒,有可能在宰杀过程中通过手上的微小伤口感染人。 被患有狂犬病的疯动物咬伤的其他家畜,如在7天内把咬伤处的肉剔除之后(范围应尽量大一些),其余的肉还是可以吃的。但手上有伤口的人不要操刀,剔下的肉要烧毁或深埋。 疯动物和被其咬伤的家畜的奶,处理原则与肉是一样的。 小猫、小狗打预防针吗?三个月内的小猫、小狗不用打狂犬病预防针,待到了三个月大时,可按规定的注射程序进行免疫。 消除人类和狗狂犬病控制宠物间的传播。为宠物强制性接种狂犬疫苗,发病的犬、猫立即击毙、焚毁或深埋。控制野生动物间的传播,通过投喂含口服狂犬疫苗的诱饵实现。 每年全世界共有2000多万人被动物咬伤后接种狂犬病疫苗,其中大约40%是15岁以下儿童。整套治疗成本约为100美元。在无狂犬病地区,被动物咬伤后不需要进行接触后治疗。因此,从长远来看,为狗接种疫苗是一项具有成本效益的措施。狗接种疫苗的平均成本只有50美分。 在美国等国家,接种狂犬疫苗已极大程度上在犬中消除了狂犬病。拉美国家已制定到2015年消除人类和狗狂犬病的目标。东南亚国家也争取到2020年实现此项目标。 世界狂犬病日9月28日是世界狂犬病日。 参看 狂犬病毒 狂犬病疫苗 狂犬病恐惧症 《家庭医学百科·医疗康复篇》- 狂犬病 《传染病学》- 狂犬病 《默克家庭诊疗手册》- 狂犬病 健康问答网关于狂犬病的相关提问 狂犬病要做什么检查? 狂犬病有什么症状? 应该怎样诊断狂犬病? 怎样治疗狂犬病? 狂犬病有什么治疗方法? 狂犬病的发病原因是什么? 怎样预防狂犬病? 狂犬病有哪些预防方法? 狂犬病可以引发什么并发症? 诊断鉴别狂犬病有什么注意事项? 站外链接 世界卫生组织-狂犬病 实况报道 |
【本文地址】