| 颈椎病解剖经典影像,超全汇总 | 您所在的位置:网站首页 › 椎动脉型颈椎病视频讲解 › 颈椎病解剖经典影像,超全汇总 |
颈椎病解剖经典影像,超全汇总
|
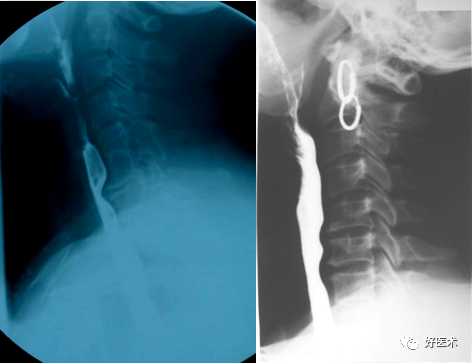
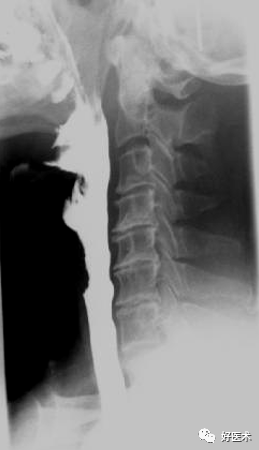
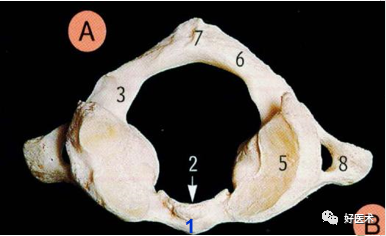
久坐电脑前、经常低头玩手机让不少年轻人过早地出现颈椎问题,严重者甚至会患上颈椎病。颈椎病轻则引起脖子酸痛、活动受限、手臂发麻,随病情发展,甚至会出现头晕、头疼、走路不稳甚至是猝倒。随着颈椎病人群的急剧攀升,越来越多的人开始关注颈椎健康。今天我们重点来学习相关的解剖结构和影像学诊断关键技巧,值得学习借鉴! 颈椎的解剖学特点 1.环椎 前结节(1)、前弓、齿凹(2)两侧为侧块、侧块上面有上关节凹(5)与枕骨形成关节、下面有下关节面(4) 与枢椎形成关节、后弓(6)、后结节(7)、两侧块外后的横突中间有横突孔(8),走行椎动脉。
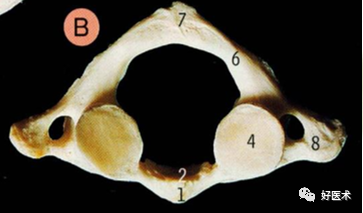
齿状突(5)前关节面与环椎齿凹形成环齿关节; 齿突后关节面与环椎后韧带相连; 无上关节突,两侧的上关节面(9)与环椎的下关节面相连形成关节。
下部颈椎的椎弓根倾向于前后走向,而向上则逐渐倾向于横行,故椎间孔和横突距椎体侧后缘较近。正位片下部椎弓根呈“0”形,而越向上越不清楚。
走向:由椎体侧缘和椎弓根外前缘走向外前方。 横突孔:位于横突根部,距椎体侧缘(钩突)较近,其内有椎动脉、椎静脉和神经穿行。
横突沟:位于横突上缘,有神经通过此沟。 前/后结节:位于横突末端横突沟的前后方。
除C7的棘突外,其他棘突分叉,且叉的大小不对称。
因颈椎椎弓根斜向外后方,故其椎间孔在50°斜位上显示清楚,呈纵径大于横径的卵圆形(占90%),一般纵径约等于同椎体的3/5,横径相当于纵径的2/3,少数呈圆形。有时因位置或中心线的关系,椎间孔可以由上向下依次增大或变小,无病理意义。环/枢椎不构成椎间孔。 穿行于椎间孔的神经根约占椎间孔内径的1/2,故一般情况下纵径轻度变小不产生临床症状,而横径变小则可以产生明显的临床症状。 上下小关节突显示光滑,无变尖或肥大硬化,关节间隙清楚。钩椎关节在椎间孔前下方。 椎间孔的构成: 上为上位颈椎椎弓根的下切迹; 下为下位椎弓根的上切迹; 前有钩椎关节; 后有上/下关节突。 因钩椎关节和上下关节突最容易增生,所以椎间孔往往是横径变小。
多排CT图像重建显示椎间孔
又称钩突关节、椎体半关节、弓体关节、Luschka氏关节 为后天逐渐形成的滑膜关节,至青春期发育完整。 钩椎关节是一个不完整的滑膜关节,关节囊的一部分由纤维环组成。 钩椎关节关节突:椎体外侧缘中后部向上突出的钩突(唇状)及与其相对应的上位椎体的外下缘。 钩椎关节有限制颈椎旋转和防止颈椎间盘向外后方突出的作用。 钩椎关节前外方有椎动脉、椎静脉,外后方有神经根,所以当椎间隙狭窄和/或钩椎关节增生时易产生相应的颈椎病症状。 钩椎关节:由下位椎体外侧缘中后部向上突出的钩突(唇状)及与其相对应的上位椎体的外缘构成;正位呈“托盘状”,左右对称。
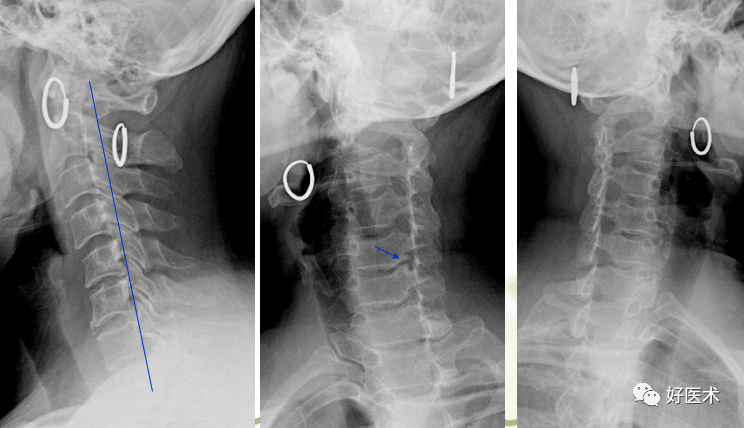
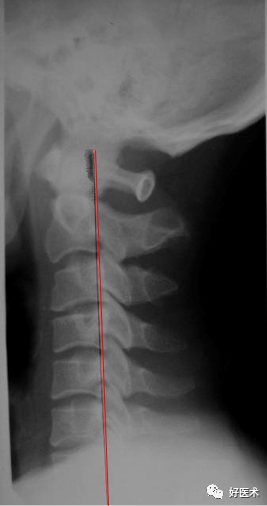
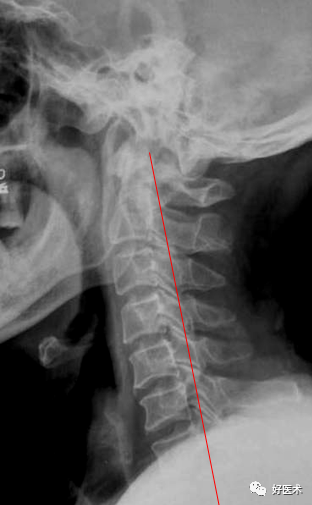
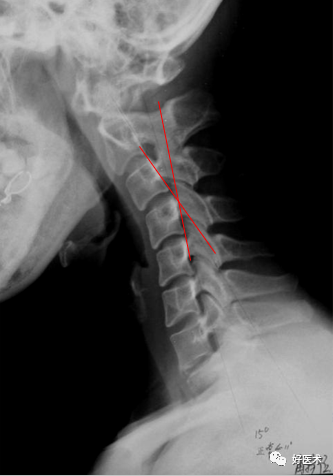
颈椎前突,最突点一般位于C4,故颈椎病多发生于 C4上下方; 颈椎的前突距离测量:枢椎齿突后上缘向下至第七颈椎体后下角划一连线,该线至C1—7椎体后线的最宽距离,正常为12mm+-5mm。 大于17mm为前曲过度; 小于7mm为曲度变直。 椎体后线某一局部向后超越该垂直线为反曲(或称后凸)。
左图:正常颈椎曲度 12mm+-5mm 中图:前曲过度 >17mm 右图:C5/6为中心后凸 负值 正常颈椎:侧位、斜位 侧位可以划3条线: 椎体前线:全部椎体前缘的弧形连线,向上至枕大孔前缘 椎体后线:全部椎体后缘的弧形连线,代表椎管前缘线。 椎管后线:又称棘突基底线,为棘突根部连线 。 以上3条线正常不论过屈或过伸应保持连续,不偏移和错位,各线之间基本平行。
颈椎周围的韧带对维持内外平衡起着重要作用;如果颈椎病无骨质改变时,而血管、神经、韧带(尤其是黄韧带)受压或扭曲(如某一椎体旋转)产生充血水肿,病史长者可以纤维化,出现颈椎病症状。 椎体前有前纵韧带; 椎体后有后纵韧带; 椎体两侧有椎旁韧带; 椎弓间有黄韧带; 横突间有横突间韧带; 棘突间有棘间韧带; 棘突上有棘上韧带(项韧带):最易钙化 椎体间有椎间盘。 10.椎动脉: 由左右锁骨下动脉各向上发出一支椎动脉,可以分成4段: 从起始部至C6横突孔; C6横突孔至C2横突孔; C1/2之间; 从C1穿过寰枕后硬脑膜,经枕大孔至对侧椎动脉。 颈椎的旋转、移位,尤其第1、2段,极易损伤椎动脉,引起椎动脉型颈椎病的症状。 颈椎病 1.定义
中央型:髓核物质通过纤维环后部突出,到达后纵韧带下,此型较常见。 侧方型:亦称椎间孔型,突出物可压迫椎间孔处的神经根。 侧后型:由于纤维环最薄弱的部位在椎间盘后方中线两侧,故此型最常见。 2.临床分型 依据临床表现可分为7型: 1)颈型:亦称局部型,主要表现为颈部疼痛不适,有相应压痛点。可以无椎间隙狭窄、无或轻度骨质增生,仅表现生理曲度改变及颈椎不稳,项韧带钙化是此型的重要X线表现。 2)脊髓型:椎间盘后突压迫脊髓,主要表现为脊髓受压的表现,感觉运动障碍、肢体或躯干麻木无力; 3)神经根型:最常见,主要表现为神经根受压症状如上肢麻木疼痛等: C4-5病变:症状表现在上臂外侧,前臂桡侧; C5-6病变: 症状在拇指食指桡侧,肱二头肌反射下降; C6-7病变:症状在中指,肱三头肌反射下降; C7-T1病变:症状在无名指、小指麻木。 4)椎动脉型:主要表现为头晕等椎动脉供血不足的症状,头晕、呕吐、体位性眩晕、听力障碍、视物不清等。 5)交感神经型:主要表现为心慌心前区痛、出汗、失眠、 多梦、眼痛等植物神经功能紊乱症状。 6)食管型:可出现吞咽困难和异物感等症状。 7)混合型:兼有上述两种或两种以上类型的表现。 脊髓型颈椎病JOA评分标准(Japanese Orthopedic Association)
无症状(17分):无脊髓损害的临床症状 轻度(13-16分):肢体不灵活,对生活有影响,但尚可胜任一般工作 中度(9-12分):肢体无力或不灵活,或二便有异常,生活可以自理 重度(5-8分):肢体有部分运动功能,生活自理能力较差,二便失禁或潴留 严重(0-4分):完全丧失生活自理能力,二便失禁 3.颈椎病的诊断必须具备的条件: 有颈椎病的临床表现; 影像学证实颈椎间盘或椎间关节有退行性变; 影像学表现与临床症状一致。 如果仅有影像学表现、颈椎间盘或椎间关节退变,而无临床症状,应该诊断为“颈椎退行性变”;因为55岁以上人群80%影像学表现有颈椎退行性变,而大部分无临床症状。 如果仅有临床症状而无影像学表现,临床诊断也应该谨慎,因为没有颈椎退行性变就没有颈椎病的基础;颈椎以外的疾病也可以引起相同的类似症状。 颈椎病10大经典影像学改变 颈椎病的影像学诊断常常首选X线片,常规摄取侧位、双斜位; 但若了解对硬膜囊、脊髓、神经根的影响,需行CT或MRI检查。 1.椎间盘的改变 椎间盘变扁:平片显示椎间隙狭窄,是诊断颈椎病不可缺少的征象。 髓核积气:髓核内不规则气体影。 软骨板下积气:软骨扳与椎体间线状或片状气体影。 椎间盘钙化:多发生于椎间盘前部的纤维环,呈三角形指向椎间隙。 椎间盘膨出。 椎间盘突出:不属于颈椎病的改变,但颈椎病时易出现。 椎间盘突出CT征象(椎间盘密度低于椎体、高于脊膜囊): 膨出:椎间盘均匀地超出椎体 突出:椎间突出于椎体后缘呈软组织密度影,可见钙化,硬膜囊及其外的脂肪受压、变形。
增生硬化:前缘多见或较重。 增生肥大:易压迫神经根、椎动脉和硬膜囊而引发症状,严重者钡餐检查可见食管受压。 Schmor结节:极少见。 平片CT及MRI均可显示椎体缘的改变,并且CT、MRI还可显示椎体缘对硬膜囊、神经根及椎动脉的影响。
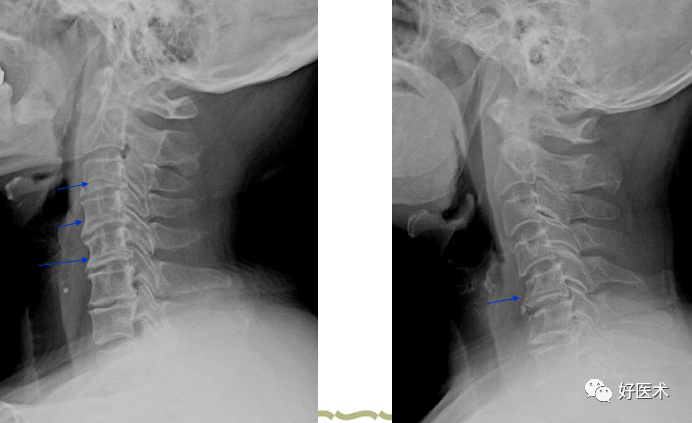
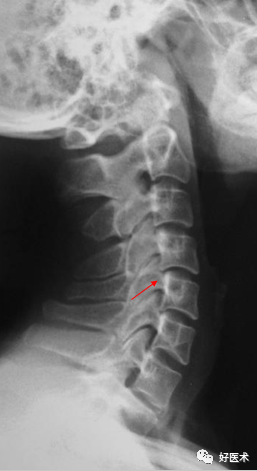
C5/6椎间隙狭窄,椎体前后缘增生
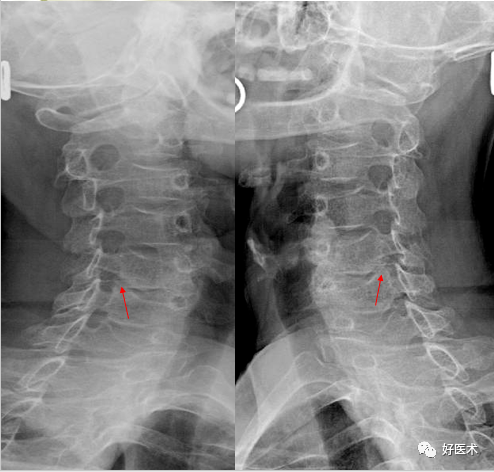
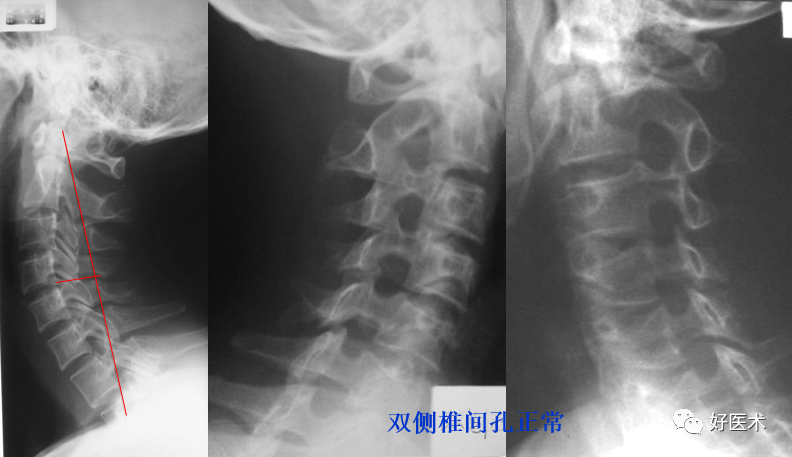
颈椎曲度变直、C5/6/7椎间隙略窄 左侧5/6钩椎关节增生致椎间孔变小、而右侧椎间孔正常。 3.钩椎关节的改变: 关节间隙变窄:主要显示椎间孔变形; 关节面硬化增厚; 钩突增生肥大:变长变尖;增大变圆钝。 侧位裂隙征:是侧位X线平片见到的征象,表现为椎体下部,位于椎体中后部或横贯椎体前后的带状或线状透亮影;此乃钩突增生肥大与上位椎体的钩突关节面边缘部增生后,它们之间在侧位形成的低密度影。对颈椎病的诊断有肯定意义。 上述征象中的1~3条平片CT及MRI均可显示,但显示对椎管内结构的影响以CT和MRI为好。
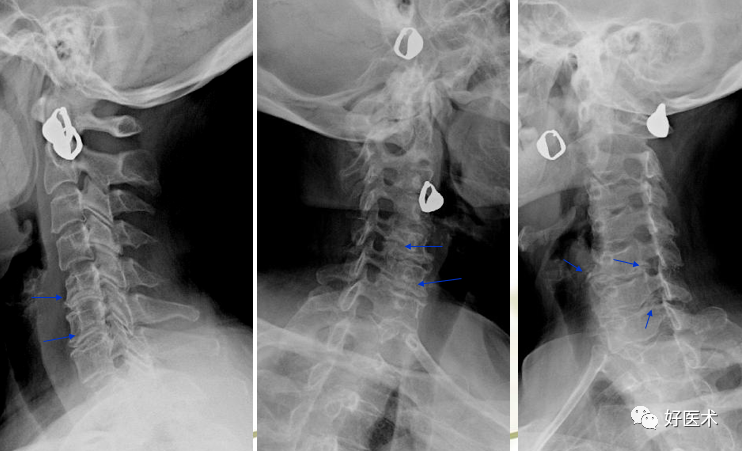
双侧5/6钩椎关节增生致椎间孔变窄
4/5、6/7钩椎关节增生致椎间孔变小
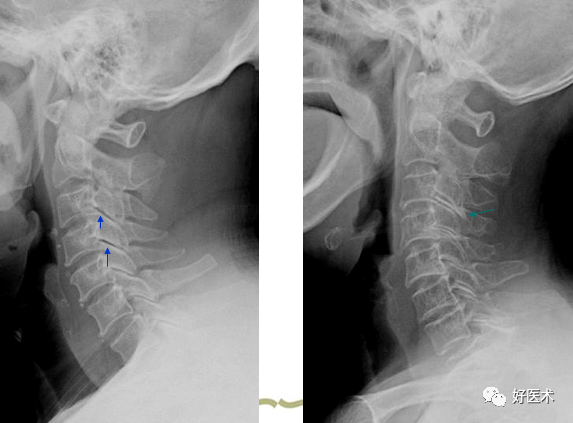
C5椎体裂隙征
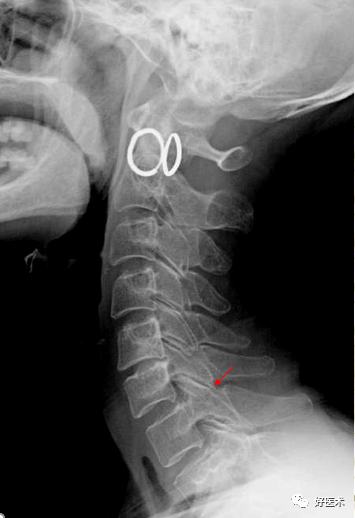
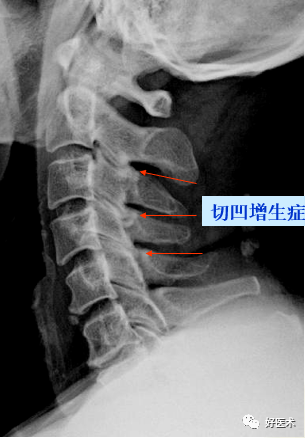
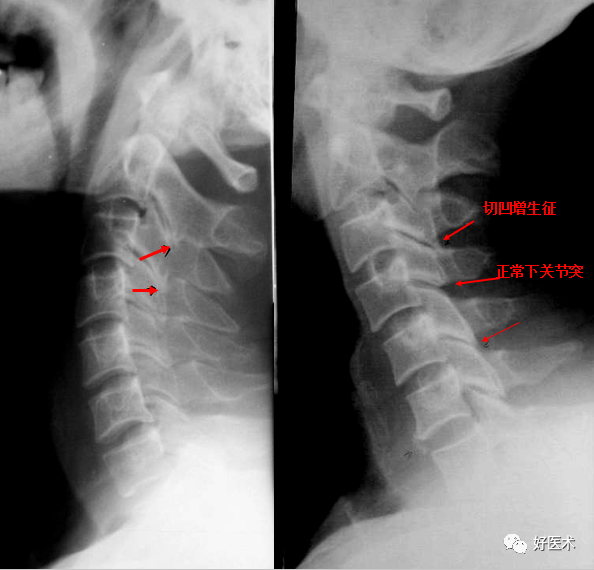
C5.6椎体裂隙征,双斜位显示双侧钩椎关节增生明显 4.椎弓关节(上下关节突)的改变 关节间隙变窄 关节面不均匀性硬化增厚 关节内积气 下关节突增生肥大变尖导致相应棘突根部凹陷硬化,称“切凹增生症”。形成原因是:颈椎病时韧带失去了对颈椎的维持作用,上位颈椎下滑后移,下关节突伸长变尖硬化,刺激棘突根部上缘产生凹陷。但C6-7上下关节突正常时较长无硬化,需结合临床。
↑小关节积气,关节面硬化 ↑C3下关节突变尖硬化 病例分享: 女,66岁,C5/6椎间隙狭窄、C6下关节突变尖、C3/4、6/7、C7/T1小关节面硬化
女,36岁,C4下关节突变尖;项韧带钙化;椎间孔正常
切凹增生征:伴小关节面硬化 5.椎间孔变窄变形 骨性椎间孔变形、变小的原因主要是上关节突肥大和钩椎关节增生; 平片斜位能显示椎间孔的骨性狭窄,“8”字形(系钩椎关节和上关节突同时增生)、“3”字(系钩椎关节增生)、反“3”字形(系上关节突增生); CT和MRI可清楚显示椎间孔变窄。 椎间孔变形:主要表现前后径变小。
C4/5/6上关节突肥大致椎间孔横径变小
C4上关节突肥大、5/6钩椎关节增生,致椎间孔变形
C4上关节突肥大、4/5、5/6、6/7钩椎关节增生,致椎间孔变形 6.韧带改变 黄韧带肥厚:CT可清楚显示黄韧带肥厚及其对硬膜囊的影响;MRI可清楚显示黄韧带对硬膜囊和脊髓的影响,但不易区分黄韧带肥厚与椎板增生;平片难以显示黄韧带肥厚。 OPLL:MRI显示效果最好,且可了解对脊髓的影响。 平片可以清楚显示项韧带钙化:多见于C4、 5、6水平,可以条状或分节状,和前/后纵韧带的钙化。
项韧带分节样钙化
项韧带呈条状钙化
C2.3.4下关节突肥大硬化、6/7后纵韧带骨化
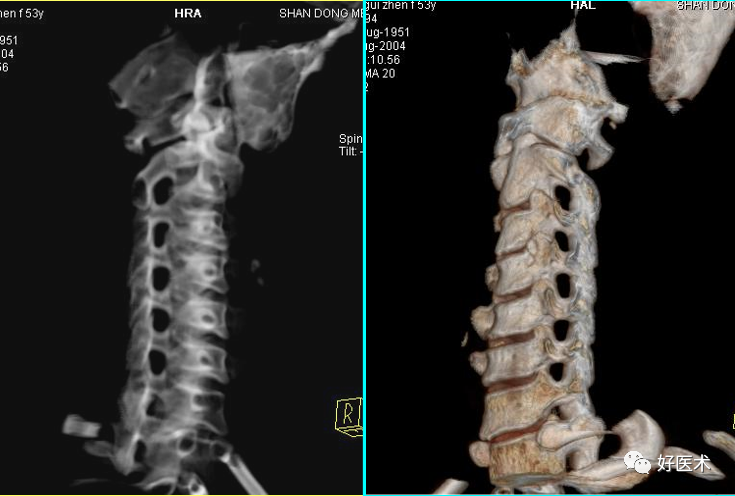
多排CT图像重建显示颈椎后纵韧带骨化。 7.颈椎排列关系的改变 1)生理曲度的改变 变小:即颈椎变直,最多见。 变直:颈椎的前突距离<7mm。 增大:颈椎前突距离>17mm。
仅表现生理曲度前曲过度,22mm,双侧椎间孔则正常
反曲,c3/4为中心后凸
曲度变直,小关节面硬化 2)滑脱:可为前滑脱和后滑脱。 多见于C3、4、5。椎骨滑脱后引起椎管和椎间孔变窄。 颈椎退变性滑脱(颈椎不稳)的测量: 线移位: --过伸位某一椎体后线后移1mm,过曲位后移的椎体反而前移2mm; --某一椎体后线前移或后移3mm。 角移位: --相邻的椎体后线相交角>11°。 颈椎病:退变性滑脱:线移位
C3椎体后移致C3/4椎体后线不连续
C4、5椎体依次前移,致椎体后线不连续 颈椎病退变性滑脱:
线移位:C4.5椎体依次前移,C3-T1椎间隙狭窄,小关节面硬化
角移位:C5/6为中心后突,两椎体后线相交角度大于11°,为14°
齿突左右移位:易引起椎动脉型症状 同一病人,过伸、过屈位
线移位:C4椎体后移椎体后线不连续
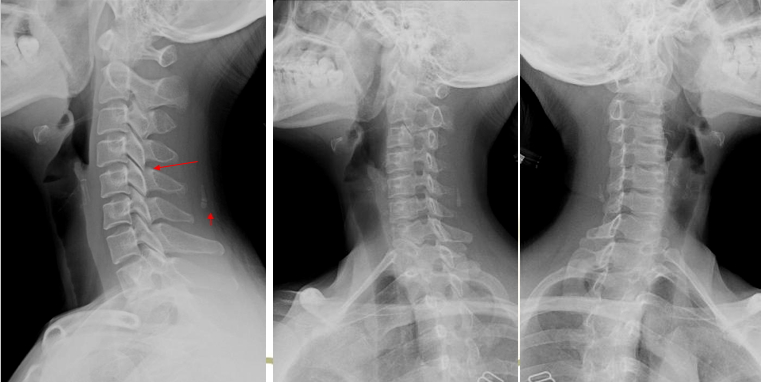
角移位:C3/4椎体后线成角大于11° 3)旋转 :可出现以下征象 双边征:即某1或2个椎体后缘呈双边状,颈椎旋转5°左右时最清楚,全部双边或C1-3双边往往属于假象无意义。 双突征:即颈椎的上关节突或下关节突在侧位片上不能重叠在一起,而呈两个骨性突起。旋转越重,双突越明显。 由于颈椎旋转,可以引起椎动脉型颈椎病。
C6双边双突征
假双边征:全部椎体同时呈双边征象,系位置不是标准侧位或中心线前后偏移所致
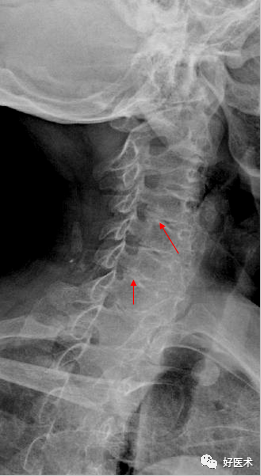
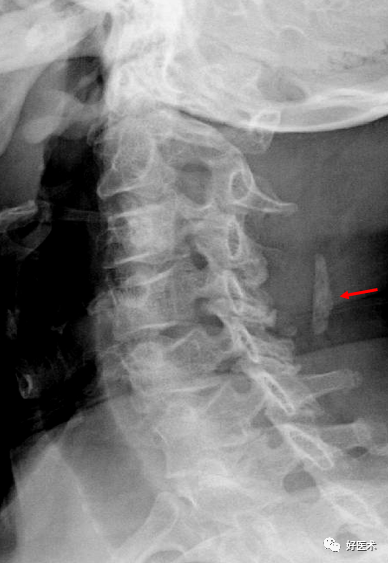
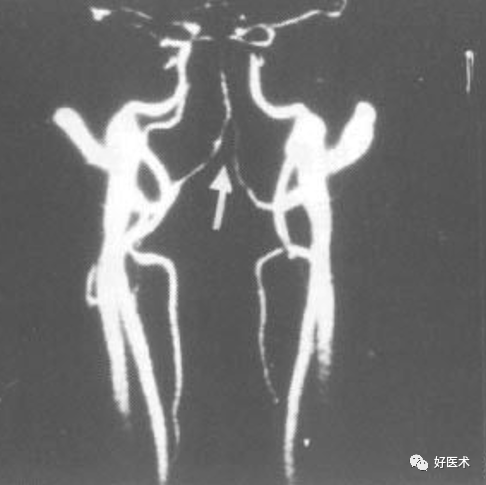
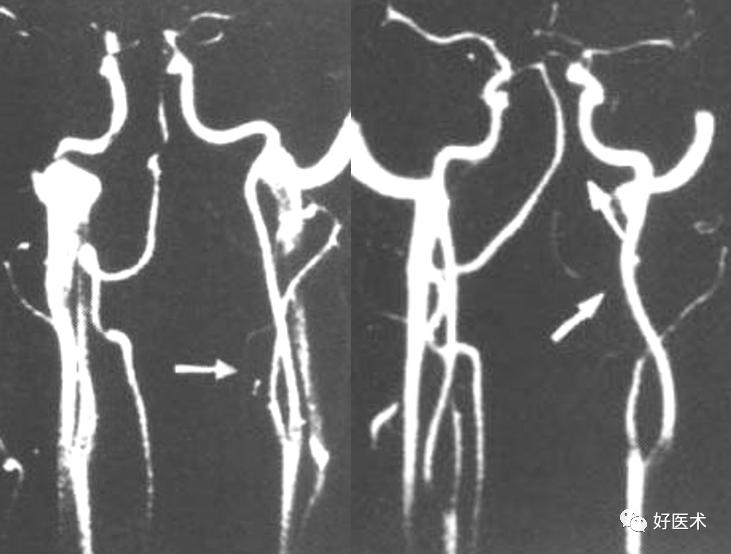
椎体旋转所致双边征 双侧椎弓根形状不对称,钩椎关节间隙及椎弓关节间隙不对称,椎小关节对合不良。 椎管顶线距上下关节突距离缩短。 颈椎排列关系的改变以平片显示最好,但观察旋转后引起的椎小关节的改变则CT效果较好 。 8.椎动脉的改变:左侧椎动脉细
诊断标准: --平片:椎管比值 <0.75;矢状径< 11m,(正 常>13mm ) 。 --CT:矢状径<1 0或11mm 原因:椎体后缘及钩突增生肥大,颈椎滑脱、旋转、OPLL等。
C5椎体后下角增生压迫脊髓前缘 2)软性椎管狭窄原因:椎间盘膨出、突出,黄韧带肥厚等,CT及MRI 均可显示,平片无价值。
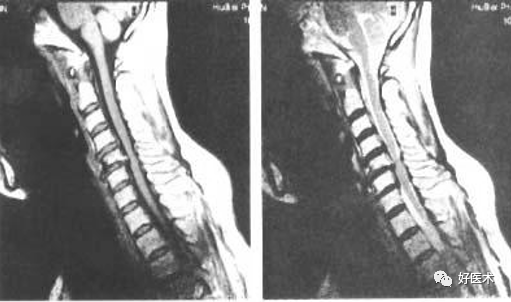
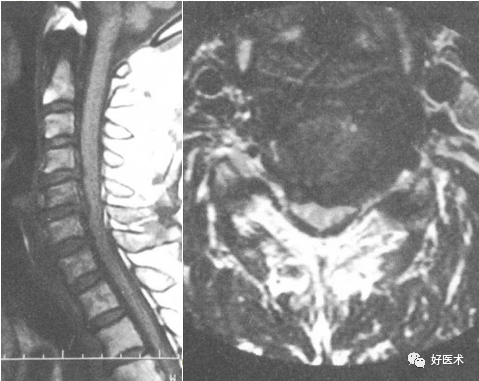
软性椎管狭窄:C3/4、4/5、5/6椎间盘后突压迫脊髓
软性椎管狭窄:C6/7椎间盘后突压迫脊髓
软性椎管狭窄:C5/6椎间盘向后突出压迫脊髓
临床症状为吞咽阻挡感,往往以检查食道而发现;示颈椎前缘”鸟嘴样”骨质增生,相应食道后缘1个或多个浅弧形压迹。
颈椎病前缘增生压迫食道后缘 小 结: 平片易显示椎间盘变扁、积气和钙化,但不能显示膨出与突出。 CT能清楚显示椎间盘积气、钙化、膨出与突出,且可明确突出椎间盘对硬膜囊的压迫,但不易显示间盘变扁;但多排CT的图像重建可以显示。 MRI显示间盘积气、钙化不敏感,但显示间盘脱出、变扁及对脊髓和神经根的影响敏感可靠,且可明确脊髓受压后的病理改变。 影像学检查的价值及检查方法的选择 影像学检查在颈椎病的诊断中是不可缺少的。 颈椎病的影像学诊断: 常规首选平片; 若有神经根受压症状时应选用CT; 若拟诊为脊髓型颈椎病应首选MRI检查; 若疑椎动脉型颈椎病可选CTA或MRA。 |
【本文地址】
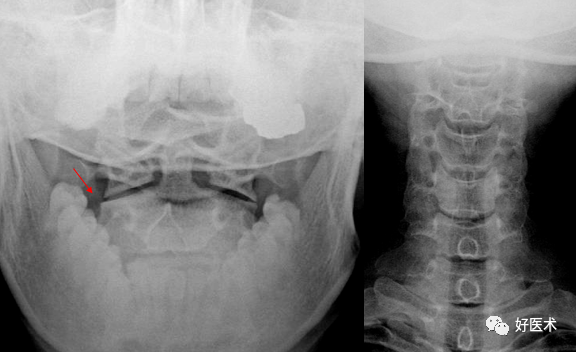
 2.枢椎
2.枢椎 张口前后位显示的正常环枢关节:
张口前后位显示的正常环枢关节: 3.椎弓根
3.椎弓根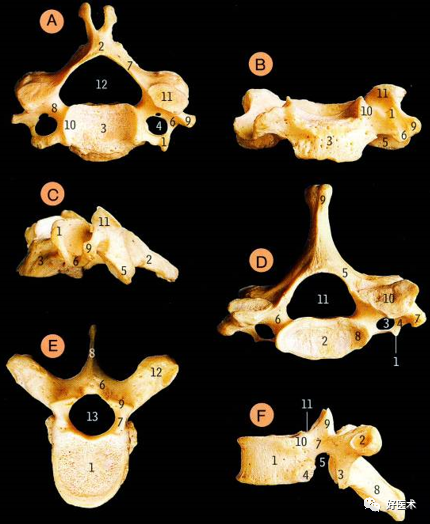 4.横突:
4.横突: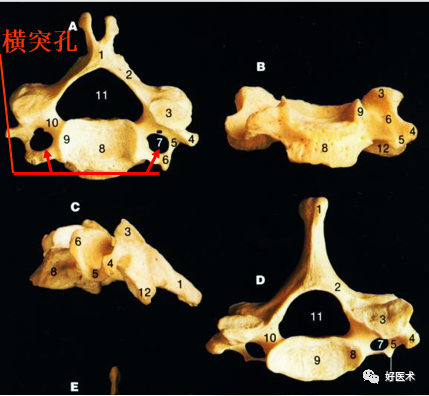
 5.棘突
5.棘突 6.椎间孔
6.椎间孔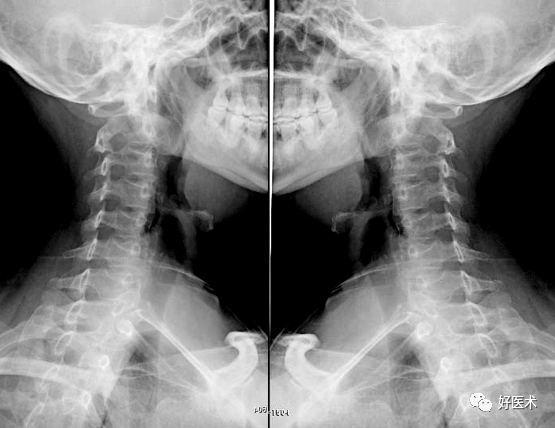
 7.钩椎关节:
7.钩椎关节: 8.颈椎的生理曲度:
8.颈椎的生理曲度: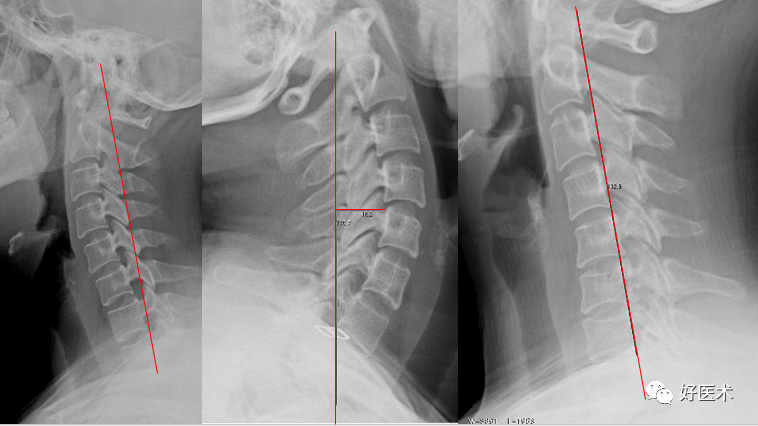
 9.颈椎韧带:
9.颈椎韧带: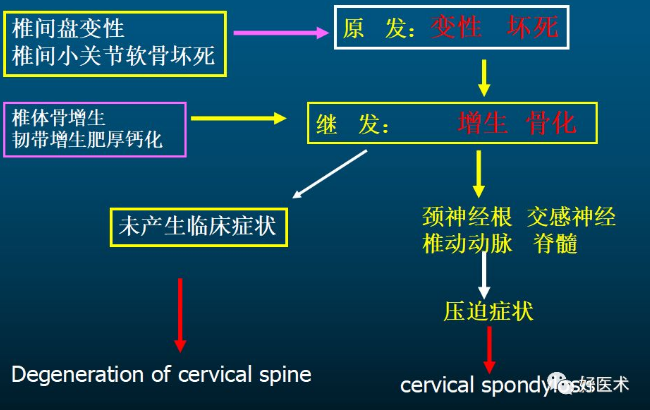 颈椎病的椎间盘突出
颈椎病的椎间盘突出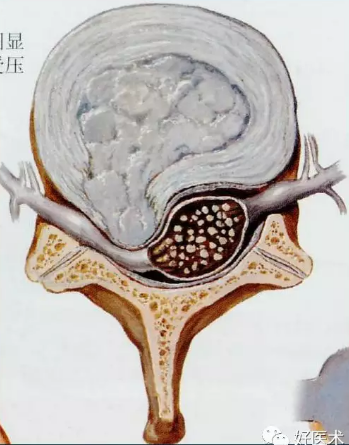 椎间盘突出分型:
椎间盘突出分型: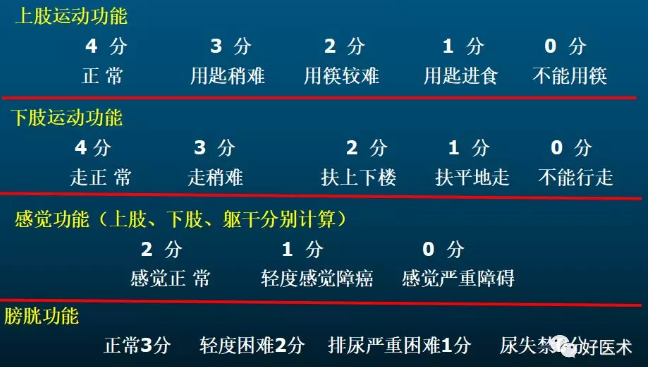 脊髓型颈椎病JOA临床分型:
脊髓型颈椎病JOA临床分型: 颈椎病CT
颈椎病CT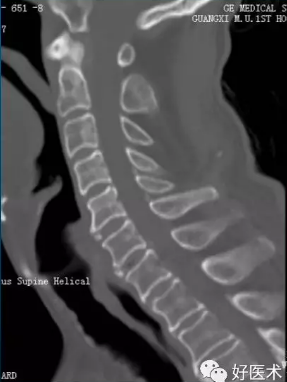 2.椎体缘的改变:往往与椎间盘改变同时存在
2.椎体缘的改变:往往与椎间盘改变同时存在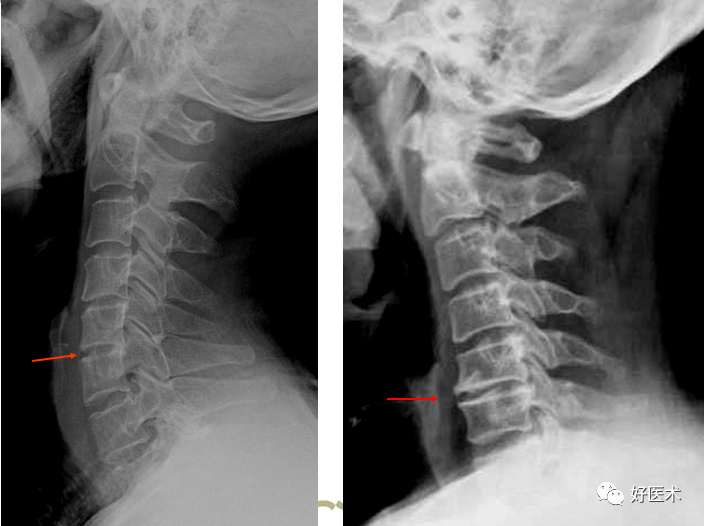
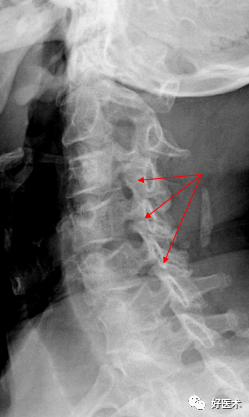
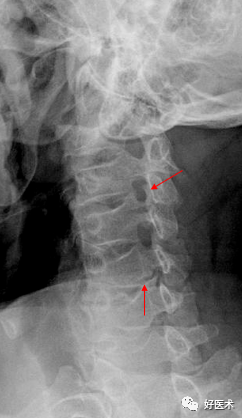
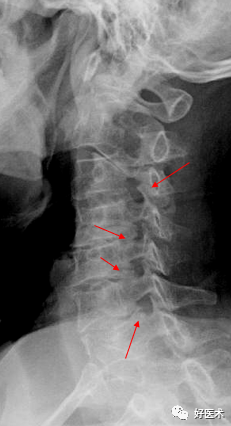
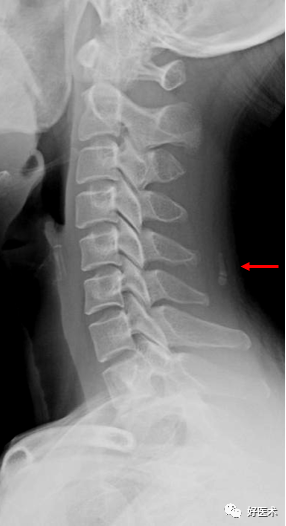


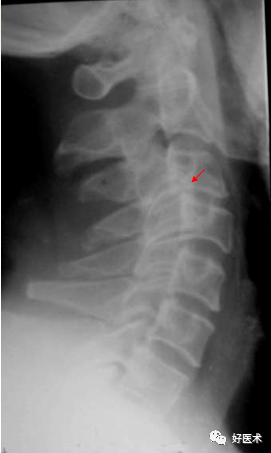
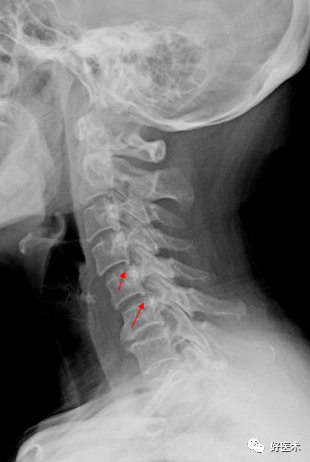

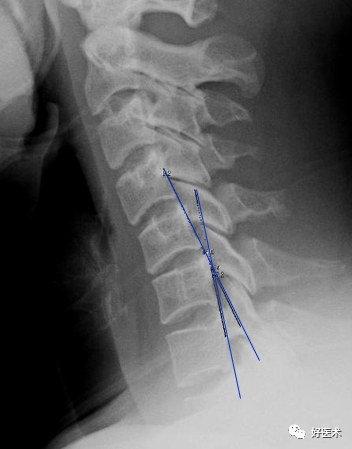


 9.椎管狭窄1)骨性椎管狭窄
9.椎管狭窄1)骨性椎管狭窄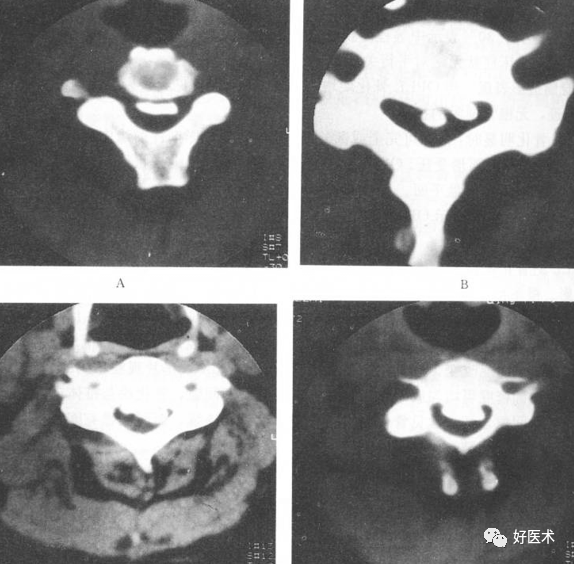
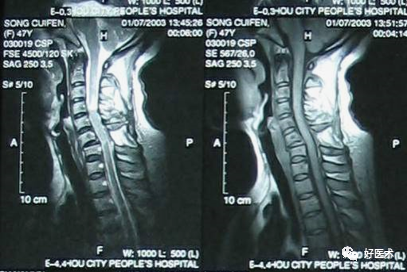
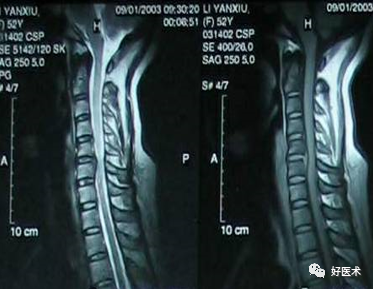
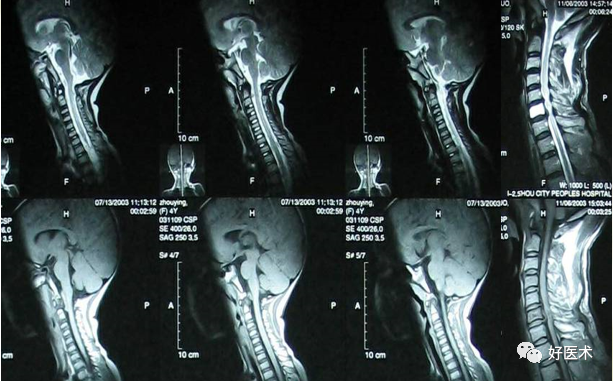 10.食道受压
10.食道受压