| 牙槽外科相关问题再认识 | 您所在的位置:网站首页 › 多生牙 › 牙槽外科相关问题再认识 |
牙槽外科相关问题再认识
|
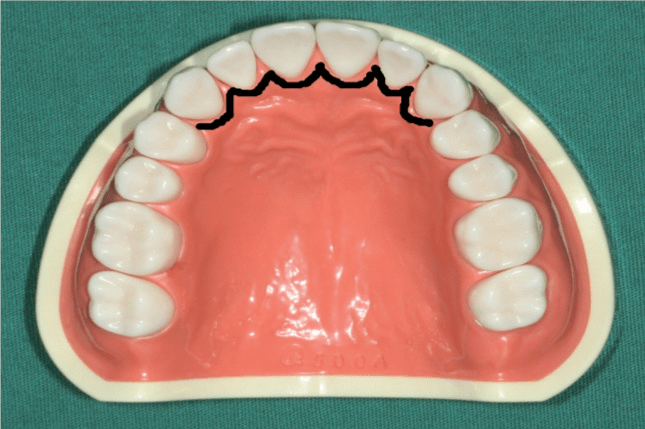
图1 上颌前牙区腭侧高位埋伏多生牙拔除术“类M型切口”
图2 上颌前牙区腭侧低位埋伏多生牙拔除术切口设计
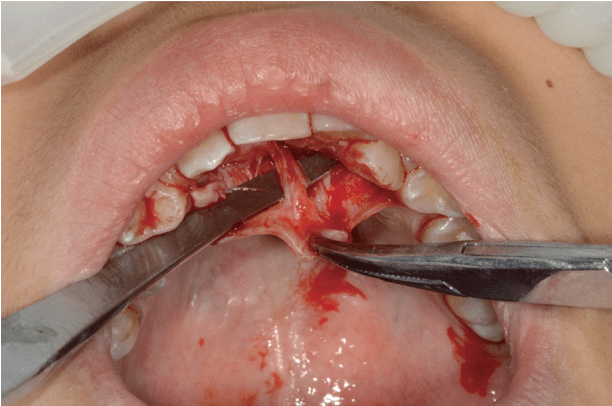
图3 游离鼻腭神经
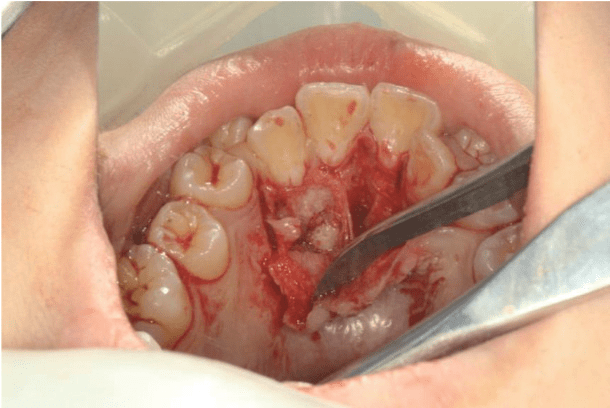
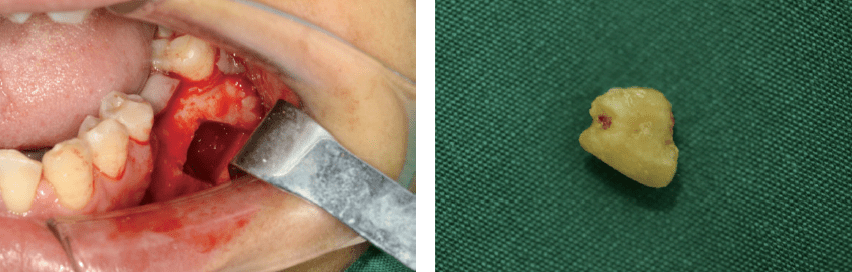
图4 上颌尖牙腭侧辅助切口 骨性埋伏多生牙拔除后,对牙槽窝进行良好的止血,将腭侧黏骨膜瓣复位,与唇侧牙龈乳突对位缝合。术后可适当应用维生素B族药物,促进鼻腭神经功能恢复;必要时也可应用1周左右糖皮质激素,快速消除神经水肿。 骨性埋伏阻生牙拔除术中 对牙囊处理的再认识 牙囊在牙齿生长发育过程中起着不可或缺的作用。牙囊起源于外胚间充质,是包绕在成釉器周围的一层致密结缔组织,可发育成牙组织、牙周膜和固有牙槽骨,对牙齿萌出过程中冠方骨改建及基底部新骨形成起着关键性的调控作用。牙囊早期包裹全部牙胚,冠颈部形成后牙根开始发育、并逐步突破牙囊,此时牙囊仅包裹牙冠并在牙颈部附着(图5);随着牙齿的发育和成熟,牙冠逐步突破牙囊,牙囊开始向牙颈部萎缩、退化,牙齿萌出后残余牙囊与牙龈融合,而骨性埋伏阻生牙的残余牙囊无法与牙龈融合,将持续缓慢退化、纤维性变(图6),部分残余牙囊可能与牙槽骨发生粘连。然而,牙囊在发育过程中同时存在囊肿化改变的潜在风险,有学者对影像学显示正常的智齿牙囊进行组织学观察,发现有30%~40%的牙囊存在囊性改变或可诊断为含牙囊肿(甚至角化囊肿、成釉细胞瘤)。这些具有囊性改变特征的牙囊,如果牙齿不能正常萌出,埋伏阻生于骨组织内,将形成囊肿并逐渐扩大,其后在影像学检查时可直接诊断为牙源性囊肿。临床如果早期微创拔除某些骨性埋伏阻生牙时,将牙囊遗留在牙槽窝内,就有可能是将囊肿组织遗留在牙槽窝内,术后一段时间后可能出现颌骨囊肿(图7)。因此,对于骨性埋伏阻生牙,拔除术中应该在牙槽窝内刮净牙囊组织,避免术后形成囊肿。
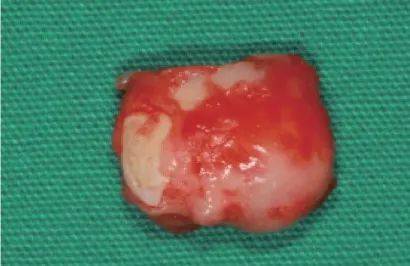
图5 包裹牙冠的牙囊
图6 牙槽窝内遗留牙囊术后发生囊肿A为术前;B为术后一年
图7 附着在智齿颈部的残余牙囊组织 对于成年骨性埋伏阻生智齿,牙囊已退化为附着在牙颈部或与牙槽骨粘连的纤维性组织,附着在牙颈部的残余牙囊组织有的可随埋伏智齿的拔除一并带出,与牙槽骨粘连的牙囊残余组织,往往不能随着阻生牙的脱位而脱离牙槽窝,而依然黏附于牙槽窝的骨壁上,尤其以近中牙槽骨壁居多(图8)。临床很多低位埋伏阻生智齿位于第二磨牙牙冠远中下方,致使第二磨牙远中牙槽骨缺失。骨性埋伏阻生智齿拔除后,残余牙囊组织恰位于第二磨牙远中牙槽骨壁,如果未将残余牙囊组织刮净,残余牙囊组织(以纤维成分为主)将可能影响第二磨牙远中牙槽骨骨组织的再生(图9),术后第二磨牙远中极易遗留较深牙周袋样结构,导致牙周炎。
图8 粘连于智齿牙槽窝近中骨壁的残余牙囊组织
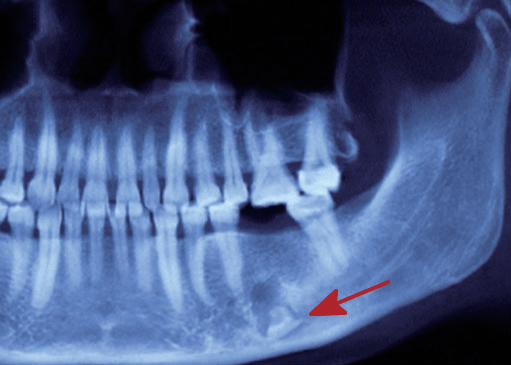
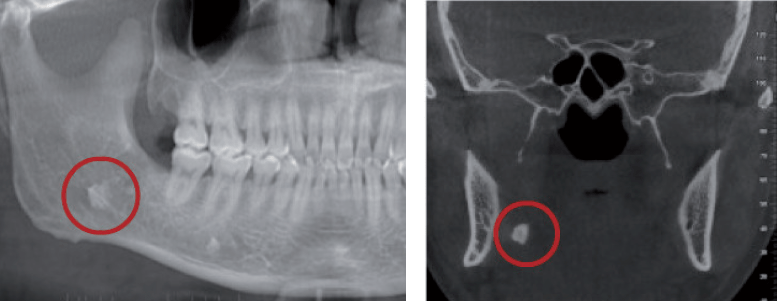
图9 A为智齿拔除术及正畸前;B为智齿拔除术后及正畸一年(左侧去除牙囊,右侧未去除牙囊) 对“意向性牙根留置”处理的再认识 临床上有一些牙齿存在牙根弯曲、根尖肥大、或与牙槽骨粘连,拔牙过程中易发生断根,绝大多数断根能够顺利取出,但也有少数情况下断根取出困难。如果取出断根需要花费较长时间、或者造成较大的创伤时,在征得患者同意的情况下,可以考虑将断根留置在牙槽窝内,作者姑且将这种有意遗留在牙槽窝内的牙根称为“ 意向性牙根留置”。对于意向性牙根留置,许多医师在进行短期观察未发现明显肿胀、疼痛等不适后,即认为留置成功,认为留置之后没有引起不良后果,从而放弃较长时间的临床观察。事实上,少数意向性留置的牙根,在牙槽窝内可长时间发生慢性炎症,导致意向性留置牙根周围骨质吸收、破坏(图10)。
图10 留置在牙槽窝内的牙根所致的颌骨骨质破坏影像 由于这种慢性炎症发展缓慢,疼痛、不适等症状不明显,容易被患者忽视或疏忽,只有在机体抵抗力降低导致急性发作,或病灶进一步发展穿破骨皮质,在牙龈或皮肤形成瘘口时,患者才到医院就诊,此时可能已经对患者造成了某些无法挽回的损伤,或让治疗变得更加复杂。所以,作者建议,如果在牙槽窝内意向性留置牙根,除了术后短期观察伤口是否顺利愈合外,应该在术后3~4个月时拍摄X线片或锥形束CT(CBCT)进行观察。如果影像学检查没有发现明显问题,后期再发生严重不良反应的可能性不大,基本可以结束观察;如果影像学检查发现问题,及时请有经验的医师处理,可避免引起更严重的后果。 如果影像学检查时间短于3个月,可能因为影像学改变不明显而疏忽或难以判断;如果影像学检查时间在4个月以后,则可能引起比较严重的后果,也会给相关处理带来更多的困难,或造成较大的损伤。 另外,临床上在拔除下颌阻生智齿时,偶尔会将牙根推入到舌侧软组织间隙(图11),如果取出进入舌侧软组织间隙的牙根有困难,也可以考虑将牙根意向性留置在软组织间隙内。这种软组织间隙内意向性留置的牙根,应该和上述牙槽窝内意向性留置牙根一样观察、处理。
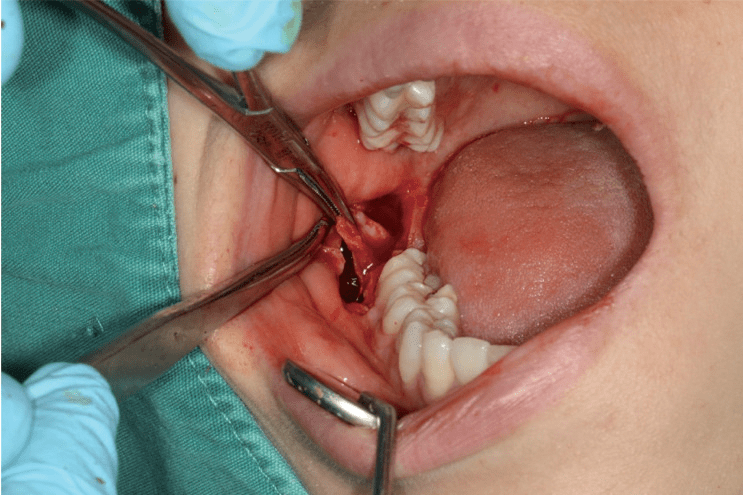
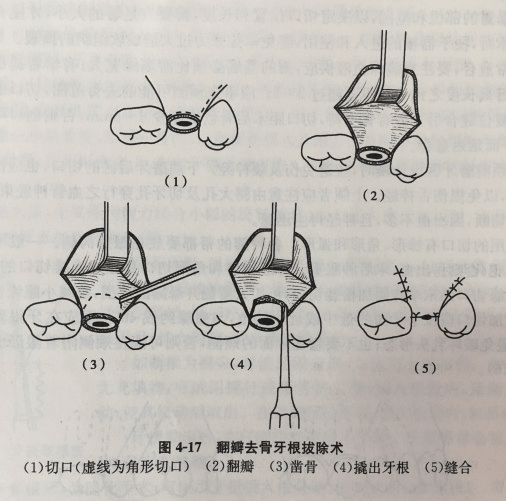
图11 智齿牙根进入到舌侧软组织间隙 对“翻瓣去骨取根法”的再认识 如上一小节所述,临床拔牙术中常发生断根,多数断根可顺利取出,少数取出困难的断根,在征得患者同意的情况下,可以意向性留置牙根;但如果患者坚持要求取出断根,在试用了各种方法效果都不佳的情况下,一些医师会采取“翻瓣去骨取根法”,即翻开牙龈黏骨膜瓣,将颊侧或舌(腭)侧牙槽骨去除,然后将断根取出(图12)。这种方法,去除了包括牙槽嵴顶在内的较多颊侧或舌(腭)侧骨质,创伤较大,尤其是牙槽嵴顶的骨质去除后,后期难以恢复,将失去正常牙槽骨的外形和功能,给以后种植和修复造成较大的困难。在“把牙根拔出来是硬道理”的年代,“翻瓣去骨取根法”不失为某些临床医师最后的“ 杀手锏”。但是现代医学推崇的是微创外科和功能外科,一方面要减轻手术损伤,另一方面要保留牙槽嵴的外形、骨量和功能。显然,通过去除较多牙槽骨取根的“翻瓣去骨取根法”与微创外科、功能外科的理念相悖。所以,现代医学必须摒弃“翻瓣去骨取根法”,作者建议代之以“翻瓣开窗取根法”,即在断根的颊侧或舌(腭)侧、离开牙槽嵴顶5 mm之外的根尖区域开一个小的骨窗,取出断根。“翻瓣开窗取根法”由于保留了一定的牙槽嵴顶的骨质(图10、13),去骨量相对减少,术后牙槽骨的外形及骨量恢复较好,为以后种植和修复保留良好的基础,可以实现“微创”和“功能”双赢。
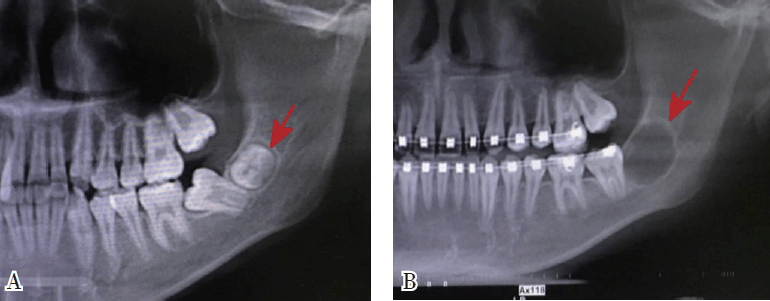
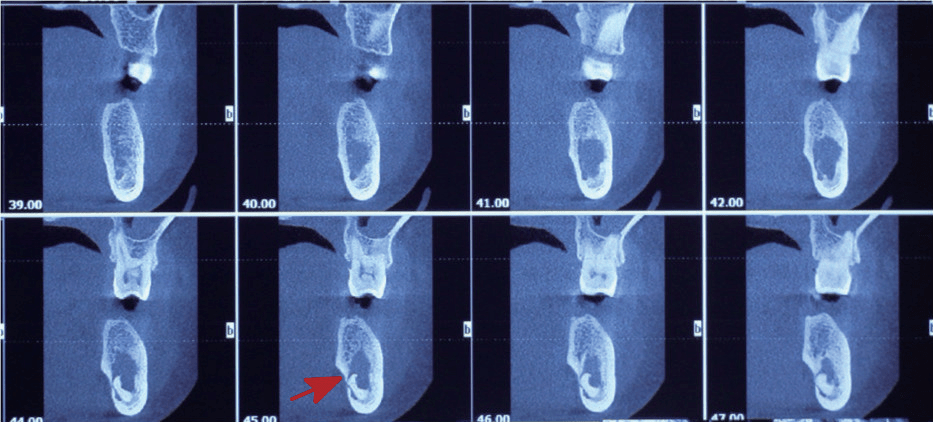
图12 第7版5年制本科教材“翻瓣去骨取根术“示意图
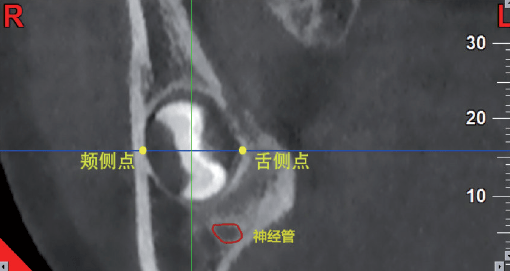
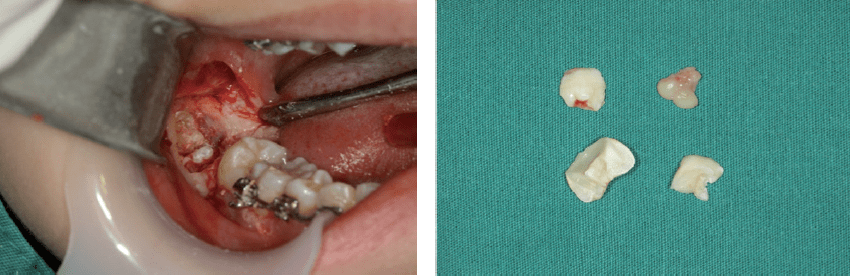
图13 翻瓣开窗取根术 对智齿牙胚拔除的再认识 随着饮食结构和习惯的改变,人类的进化导致颌骨发育越来越小,智齿阻生率越来越高,智齿阻生引发的临床并发症越来越多、越来越严重,而且这些临床并发症中有的是不可逆性的损伤。因此,对阻生智齿或有阻生倾向智齿牙胚进行早期预防性拔除,具有重要的临床意义,被越来越多的临床医师和患者认可和接受。临床一般将智齿的发育分为三个阶段,智齿发育到第二阶段(12~15岁),通过CBCT等影像学检查,可以初步评估智齿(牙胚)将来是否能正常萌出,或是否会发生阻生。 此外,由于正畸医学的发展,正畸医师的观念也随之发生了较大的改变,一些正畸医师在初诊患者后,如果影像学检查发现有智齿牙胚存在,会建议患者先拔除智齿牙胚,再做正畸治疗,这样既有助于正畸治疗的顺利进行,也有助于预防正畸结束后复发。事实上,在我院90%以上的智齿牙胚拔除患者,来源于正畸医师转诊。 一些医师认为智齿牙胚拔除术难度较大、风险较高,其实这是误解。我们通过CBCT 观察分析,在12~17 岁人群中,年龄越小,智齿牙胚越靠近颊侧,即年龄越小,智齿牙胚颊侧骨板越薄,舌侧骨板越厚;年龄越小,智齿牙胚离下牙槽神经管的距离越远(图14)。在智齿牙胚拔除术中,切开翻瓣后,选择偏颊侧牙槽骨开窗,易于找到智齿牙胚,且去骨量少;对于牙根尚未发育或发育不全的牙胚,牙囊尚存在,术中拔除阻力很小,分割智齿牙胚后很容易将其拔除(图15)。由于舌侧骨板较厚,术中智齿牙胚掉入舌侧间隙的可能性小;又由于智齿牙胚距离下牙槽神经管距离较远,且拔除阻力小,术中损伤下牙槽神经的风险较低。此外,由于手术时间短、创伤小,加之这一年龄段患者的特殊体质,术后患者局部肿胀、疼痛、张口受限等不良反应的症状轻,恢复更快。
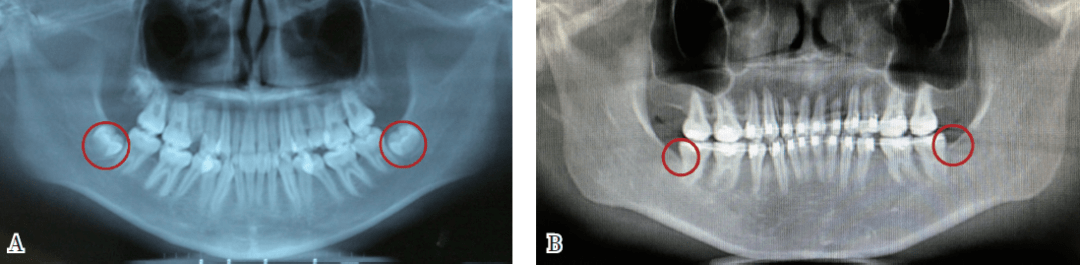
图14 发育第二阶段智齿牙胚在颌骨内的位置
图15 发育第二阶段智齿牙胚拔除术 总之,智齿牙胚拔除术与成人埋伏阻生智齿拔除术相比较,无论手术难度、手术风险,还是术后不良反应,均相对较轻。 作者简介
赵吉宏教授 赵吉宏,主任医师、研究生导师;武汉大学口腔医院口腔外科主任,医学伦理委员会主任,口腔颌面外科学教研室副主任;中华口腔医学会牙及牙槽外科专委会副主任委员,口腔颌面外科专业委员会委员,口腔美学专委会委员;中国整形美容学会口腔整形美容分会副会长;国际血管联盟中国分部专家委员会委员;湖北省口腔医学会常务理事,湖北省牙槽外科及镇静镇痛联合专委会主任委员,湖北省口腔美学专委会前任主任委员;武汉市口腔医学会常务理事,武汉市口腔颌面外科专委会主任委员。主要研究领域为口腔颌面部血管瘤及血管畸形的综合治疗、牙槽外科、口腔颌面部肿瘤的根治及肿瘤术后组织缺损的修复。主持或参与科研项目12项,主编著作2 部,参编著作10 部,在国内外相关学术期刊上发表学术论文50 余篇。合作课题获得国家级科技进步二等奖1项,省部级科技进步一等奖1项,省部级科技进步三等奖4项。 第308期03~05版 ★转载请获本公众平台许可 (本期编辑:CMT小米)返回搜狐,查看更多 |
【本文地址】
| 今日新闻 |
| 推荐新闻 |
| 专题文章 |