| 单侧双通道脊柱内镜技术治疗单节段胸椎黄韧带骨化症 | 您所在的位置:网站首页 › ddr双通道技术 › 单侧双通道脊柱内镜技术治疗单节段胸椎黄韧带骨化症 |
单侧双通道脊柱内镜技术治疗单节段胸椎黄韧带骨化症
|
正 文 胸椎黄韧带骨化症 (thoracic ossification of ligamentum flavum,TOLF)是胸椎黄韧带纤维组织转变为骨性组织的病理性异位骨化过程,发生率往往随年龄增长而增加[1-3]。TOLF绝大多数发生在下位胸椎,与该节段脊柱活动度大,并且缺乏来自胸腔的支持有关[2, 4]。TOLF往往伴随胸椎管狭窄及胸脊髓病,临床表现多样,症状通常较重,保守治疗一般无效,早期彻底减压是治疗关键,一旦确诊需及早手术切除骨化黄韧带[3-5]。然而,TOLF治疗风险极大,稍有不慎可能造成终身残疾,即使手术成功,各类术后并发症通常也难以避免[4-6]。胸椎后路椎板切除椎管减压术是治疗TOLF的标准术式[7],但术中处理脊髓受压最严重部位时仍有脊髓损伤风险[8],而且术中不可避免会破坏对肌肉韧带复合体及关节突关节,对患者术后康复有一定影响[9]。 近年来,脊柱内镜蓬勃发展,临床也将其用于TOLF的治疗。其中单通道脊柱内镜属于同轴脊柱内镜技术,操作视野受限,同时由于使用环锯等器械,增加了硬膜和脊髓损伤风险,而且学习曲线较长[10]。显微镜手术治疗TOLF效果相对明确,但是显微镜设备价格昂贵,基层医院普及相对困难[11]。单侧双通道脊柱内镜(unilateral biportal endoscopy,UBE)技术是近年新兴的脊柱微创技术,与单通道脊柱内镜以及显微镜技术相比,具有操作空间更大、学习曲线较短、易于普及等优势[12],但其用于治疗TOLF 的报道较少,手术方法、安全性和临床疗效有待明确。2020年8月—2021年12月,我们应用UBE技术治疗11例单节段TOLF患者,获得较好疗效。报告如下。 1、临 床 资 料 1.1 一般资料 纳入标准:① CT及MRI检查诊断为单节段TOLF,脊髓受压;② 存在明显神经压迫症状,并且症状、体征与影像学检查结果相符;③ 年龄 18~80岁;④ 患者知情本研究并签署知情同意书。 排除标准:① 患肿瘤、严重器质性疾病等无法耐受手术;② 存在脊柱不稳或畸形,需开放手术及内固定;③ 合并胸椎后纵韧带骨化、胸椎间盘突出等其他胸椎疾病;④ 重要脏器功能较差;⑤ 无法配合管理和随访;⑥ 胸椎二次手术。 本组男6例,女5例;年龄49~72岁,平均58.2岁。责任节段:T6、7 1 例,T7、8 1例,T8、9 2例,T9、10 2 例,T10、11 2 例,T11、12 3 例。影像学检查示骨化部位位于左侧4例、右侧3例、双侧4例。主要临床症状为胸背痛或下肢痛,伴下肢麻木、乏力。术前胸背痛及下肢痛疼痛视觉模拟评分(VAS)、Oswestry功能障碍指数(ODI)、日本骨科协会(JOA)评分见表1。病程2~28个月,中位病程17个月。
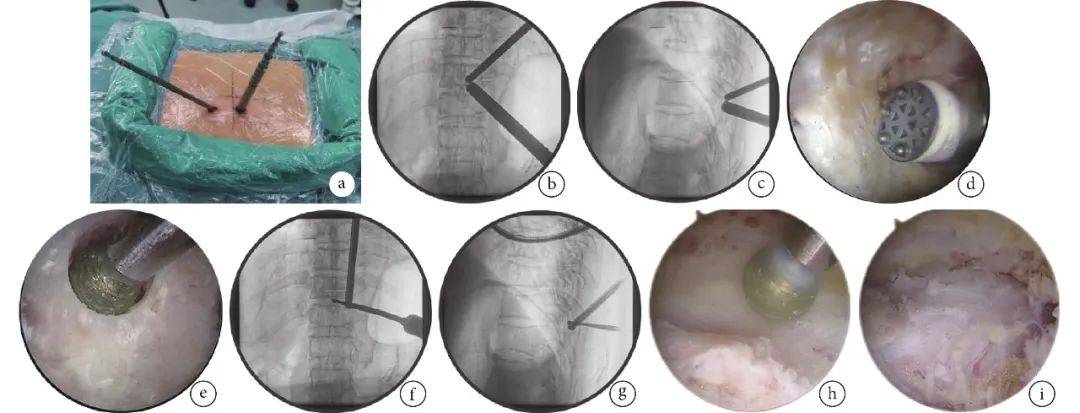
1.2 手术方法 插管全身麻醉下,患者取俯卧位,垫合适体位垫。C臂X线机侧位透视确定目标椎间隙与地面垂直。根据术前图像确定黄韧带骨化位置(即目标靶点)在矢状位上与椎体及椎间隙的关系,经正位透视确认。术者为右利手,选择远端作为操作通道,近端作为观察通道。先建立操作通道,作8 mm长纵切口;后建立观察通道,作5 mm长纵切口;两切口间距2.5~3.0 cm;套管尖端交汇于椎板棘突交界处表面,透视确认套管位置。 应用交换棒原理快速建立第1视野,进行水介质镜下操作,应用90° 射频刀头于骨膜下剥离椎板及棘突基底部。术中保持出水通畅,必要时可加用半套管,根据视野需要旋转关节镜光缆来调整30° 视向角方向,而镜把方向保持不变。先用4 mm磨钻头于椎板棘突交界部磨出1个凹陷,以刚好容纳磨钻头为准,底部不能磨穿;将磨钻头置于凹陷内,正、侧位透视确认位置作为标记点。然后,以此标记点用动力磨钻向头尾侧和外侧逐层磨除骨质,根据磨钻头的直径镜下测量椎板磨除范围,磨除外侧时注意避免过多破坏关节突,头端椎板磨除至正常椎板即黄韧带头端起点处,尾端至正常黄韧带处或黄韧带止点处。进一步磨除棘突基底部、对侧内层椎板及关节突内侧缘部分,操作过程中保证不能有向下压力。将骨窗结构充分磨除后,应用磨钻对骨化黄韧带部位进行横向操作磨至菲薄。沿头端或尾端经正常黄韧带深面用神经探钩进行分离并预止血后,椎板钳逐步去除骨化周围黄韧带,神经探钩向上提拉骨化黄韧带,使其被抬起或松动,充分游离后整块或分块去除。如骨化黄韧带与硬膜粘连严重或存在硬膜骨化,不必强行完全去除,将其磨至菲薄,使硬膜充分漂浮即可。两侧关节突如有增生内聚,磨钻磨薄后可以用超薄椎板钳进一步减压。最后,探查椎管内减压情况,充分止血,直视下将引流管放置于椎板平面以上位置,退出内镜,缝合切口。见图1。
图 1UBE 技术治疗TOLF操作示意图 a. 手术切口及操作通道;b、c. 操作套管术中透视影像;d. 镜下显露椎板及棘突基底部;e.椎板凹陷;f、g. 再次透视确认磨钻位置正确;h. 磨除对侧椎板;i. 椎管减压完成及探查硬膜 1.3 术后处理及疗效评价指标 术后常规应用脱水、神经营养药物,24 h后拔除引流管并开始下床活动,佩戴腰围4周。 记录手术时间、术后住院时间以及术后并发症发生情况。术前及术后3 d行CT检查,测量冠状面椎管前后径,评价手术减压效果。术前及术后3 d、1个月、3个月、末次随访时,采用VAS评分评价胸背痛及下肢痛程度,ODI及JOA评分评价功能恢复情况。 1.4 统计学方法 采用SPSS25.0统计软件进行分析。计量资料经正态性检验均符合正态分布,数据以均数±标准差表示;VAS评分、ODI、JOA评分手术前后比较采用重复测量方差分析,若不满足球形检验,采用Greenhouse-Geisser法进行校正,不同时间点间比较采用 Bonferroni 法;冠状面椎管前后径手术前后比较采用配对t检验;检验水准α=0.05。 2、结 果 本组手术均顺利完成,手术时间50~105 min,平均80.0 min;均无硬膜囊撕裂、脑脊液漏、脊髓神经损伤或感染等并发症发生。术后住院时间2~5 d,平均3.1 d。术后切口均Ⅰ期愈合。 术后患者均获随访,随访时间6~22个月,平均14.8个月。术后3 d CT测量示冠状面椎管前后径为(8.63±1.61)mm,较术前(3.67±1.37)mm增大,差异有统计学意义(t=−12.181,P |
【本文地址】