| 连续性肾脏替代治疗(CRRT)标准操作规程 | 您所在的位置:网站首页 › cvvhd和cvvhdf有什么区别 › 连续性肾脏替代治疗(CRRT)标准操作规程 |
连续性肾脏替代治疗(CRRT)标准操作规程
|
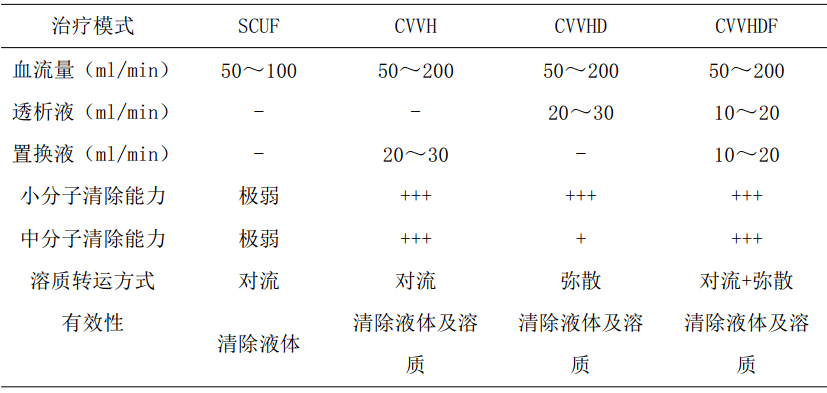
四、 治疗时机 1.出现危及生命的容量负荷过多( 如急性肺水肿) 、 电解质紊乱或酸碱失衡时, 应立即进行 CRRT。 2.当患者治疗所需要的代谢及容量需求超过肾脏能力, 考虑进行 CRRT。 3.对于重症 AKI 患者, 根据 2012 年改善全球肾脏病预后组织( KDIGO) 指南的分期, AKI 进入 2 期时可考虑进行 CRRT 干预。 4.对于心脏术后合并容量负荷的 AKI 的患者, 可考虑 CRRT 的早期干预。 五、 治疗模式和处方 治疗模式选择 临床上应根据病情严重程度以及不同病因采取相应的CRRT 模式及设定参数。常用 CRRT 模式比较见下表。CVVHD,CVVHDF 及 CVVH 是 CRRT 最为常用的治疗方式, CVVHDF 和 CVVH 具有清除中大分子毒素、 炎症因子和代谢产物的优势。但三种模式各具特色, 均可作为重症 AKI 的治疗方式。SCUF主要用于清除过多液体为主的治疗, 但对溶质清除能力极弱, 常用于充血性心力衰竭患者的脱水治疗。
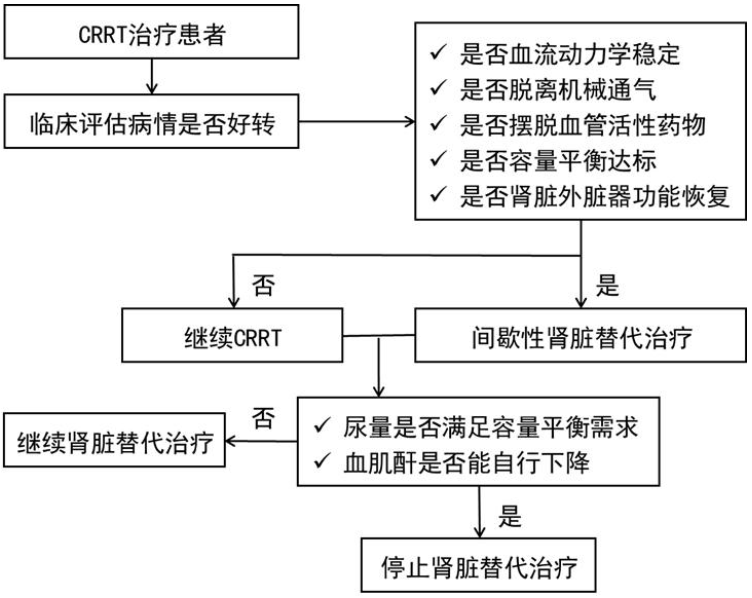
治疗剂量 应依据患者治疗需求和残存肾功能水平选择治疗剂量。推荐采用体重标化的流出液容积作为剂量单位[ml/(kg•h)] , 治疗剂量建议为 20~25ml/(kg•h), 若采用前稀释治疗模式时, 治疗剂量可增加 5%~10%。至少每 24h对 CRRT 的处方剂量和达成剂量, 要求达成剂量至少大于 80%。当 CRRT 预计治疗时间不足 24h 时, 需通过增加治疗剂量达到治疗目的。 滤过分数 滤过分数(filtration fraction, FF) 是超滤量与经过滤器血浆流量的比值, 一般要求控制在 25%~30%以内。对于 CVVH 和 CVVHDF 模式,置换液既可从血滤器前的动脉管路输入(前稀释) , 或从血滤器后的静脉管路输入(后稀释) , 也可从动脉管路和静脉管路同时输入(混合稀释) 。前稀释有利于降低滤过分数从而延长滤器寿命, 而后稀释则具有更高的溶质清除效率。 六、血管通路 临时导管:常用的有颈内、 股静脉及锁骨下静脉双腔留置导管, 右侧颈内静脉及股静脉插管均可作为首选。股静脉留置导管长度建议 20~25cm, 右侧颈内静脉留置导管长度建议 12~15cm, 左侧颈内静脉留置导管长度建议 15~20cm。置管时应严格无菌操作。提倡在超声引导下置管, 可提高成功率和安全性。 带涤纶套长期导管:并不推荐常规使用, 若预计治疗时间超过 3 周, 可使用带涤纶套的长期导管, 首选右侧颈内静脉。 不推荐采用动静脉内瘘或者人工血管作为 CRRT 的血管通路。 七、 抗凝方法 治疗前患者凝血状态评估和抗凝药物的选择 CRRT的常用抗凝剂包括肝素、 低分子肝素、 枸橼酸、 阿加曲班等, 当抗凝剂均存在使用禁忌时, 也可采用无抗凝剂的方式。对于不合并血栓栓塞疾病及其风险的患者, 推荐局部枸橼酸抗凝作为 CRRT 抗凝的首选方式, 具有滤器管路寿命长、 出血风险低等多方面的优势;而对于合并血栓栓塞疾病及其风险的患者,首选肝素类全身抗凝剂。 目前尚未有一种抗凝方式适合所有的 CRRT 治疗人群,应个体化的选择抗凝方式: 如果患者未合并出血风险及凝血功能障碍, 并且未接受系统性抗凝药物治疗, 推荐 CRRT 抗凝药物选择如下:只要患者无使用枸橼酸禁忌, 建议使用枸橼酸抗凝。如果患者存在使用枸橼酸禁忌, 建议使用普通肝素或者低分子肝素抗凝。 如果患者合并出血风险且未接受抗凝药物的治疗, CRRT 抗凝药物选择如下:只要患者无使用枸橼酸禁忌, 建议使用枸橼酸抗凝, 而不是无抗凝剂方式。患者存在使用枸橼酸禁忌(动脉氧分压<60mmHg 和/或组织灌注不足、代谢性碱中毒、 高钠血症) 、 且无严重肝功能衰竭的患者, 建议使用阿加曲班。不建议使用局部肝素化(鱼精蛋白中和)的方式抗凝。对于合并肝素诱发血小板减少症(HIT) 的患者, 推荐停用所有的肝素类药物, 并推荐使用阿加曲班或枸橼酸制剂, 而不是其他抗凝药物或无抗凝剂方式。 抗凝方案 局部枸橼酸抗凝:4%的枸橼酸钠溶液及含 3%枸橼酸的血液保存液 A( ACD-A) 均可用于局部枸橼酸抗凝, 其中以 4%的枸橼酸钠溶液较为常见。以 4%的枸橼酸钠溶液(ml/h)为例, 常用处方常为血流速度( ml/min) 的 1.3 倍, 维持体外循环中的枸橼酸浓度为 3~4mmol/L, 滤器后的游离钙水平控制在 0.25~0.35mmol/L。静脉血游离钙应控制在 1.0~1.35mmol/L, 在实际应用中需根据患者 CRRT 治疗前的基础游离钙水平进行调整。采用局部枸橼酸抗凝, 为避免滤过分数过高, 推荐采用 CVVHDF 及 CVVHD 的治疗模式。若采用 CVVH, 应尽量保证滤过分数控制在 30%以内。采用局部枸橼酸抗凝时, 常采用无钙置换液, 需要在静脉端持续泵入钙剂( 10%葡萄糖酸钙或者 10%氯化钙) , 主要根据置换液使用量调整钙剂的补入速度, 从而维持体内钙的平衡。为提高局部枸橼酸抗凝的易操作性, 也可采用含钙置换液( 1.5mmol/L) 进行简化的枸橼酸抗凝, 一般不需要常规静脉端补钙。对于存在肝功能障碍、 严重低氧血症、 组织灌注差( 乳酸大于 4mmol/L) 及高钙血症的患者, 应禁用局部枸橼酸抗凝。 普通肝素:采用前稀释的患者, 一般首剂量 1875~2500U( 15~20mg) ,追加剂量 625~1250U/h( 5~10mg/h) , 静脉注射或持续性静脉输注( 常用) ;采用后稀释的患者, 一般首剂量 2500~3750U( 20~30mg) , 追加剂量 1000~1875U/h( 8~15mg/h) , 静脉注射或持续性静脉输注( 常用) ;治疗结束前 30~ 60min 停止追加。抗凝药物的剂量依据患者的凝血状态个体化调整;治疗时间越长, 给予的追加剂量应逐渐减少。可从静脉端管路采血检测活化凝血时间( ACT)评估抗凝治疗的有效性, 控制 ACT 为正常值的 1.5~2 倍;从管路动脉端或患者静脉采血检测活化部分凝血活酶时间( APTT) , 如 APTT 大于正常值的 1.5~2倍, 提出抗凝剂使用过量, 患者存在出现风险, 需要适当减少普通肝素的追加剂量。 低分子肝素:不同低分子量肝素的成分分子量构成比、 半衰期和生物活性方面均有较大差别, 因此 CRRT 选择低分子肝素时, 不同品牌抗凝效果存在差异。检测抗Ⅹa水平可反映低分子量肝素的疗效, 一般控制 0.25~0.35IU/ml。一般给予 60~80IU/kg 静脉注射, 每 4~6h 给予 30~40IU/kg 静脉注射, 治疗时间越长, 给予的追加剂量应逐渐减少。 阿加曲班:一般 1~2μ g/( kg· min) 持续滤器前给药, 也可给予一定的首剂量(250μ g/kg 左右) , 应依据患者凝血状态和血浆部分活化凝血酶原时间的监测, 调整剂量。 无抗凝剂:治疗前给予 40mg/L 的肝素生理盐水预冲、 保留灌注 20min 后,再给予生理盐水 500ml 冲洗;CRRT 治疗过程可每 60~120min 给予 200ml 生理盐水冲洗管路和滤器。 抗凝治疗的监测和并发症处理>参照“ 血液净化的抗凝治疗” 内容。 八、血滤器选择 根据治疗方式选择血滤器, 通常采用高生物相容性血滤器。 九、 置换液 CRRT 为持续的 24 h 治疗, 每天需大量的治疗液体, 因此无菌、 无热源的高质量液体是保证治疗安全的关键。置换液的质量标准一般参照静脉输液标准:内毒素<0.03EU/ml、 细菌数<1× 10-6CFU/ml。目前国内使用的 CRRT 置换液主要包括以下三种:商品化的置换液、 血液透析滤过机在线生产的 online 置换液及手工配制的置换液。推荐采用商品化置换液作为治疗的首选。需要强调的是, 手工配制置换液及置换液中添加药物时, 必须在相对无菌的环境下进行无菌操作。如果患者在 CRRT 治疗过程中突然出现原因未明的寒战、 抽搐及高热等情况, 在排除其他原因后, 需考虑到置换液污染的可能, 应立即更换置换液, 并对疑似污染的置换液进行细菌学检测。 表:不同置换液的比较 置换液的基本成分:置换液的电解质成分是影响 CRRT 治疗患者内环境的主要因素。为改善患者的内环境, 置换液的溶质配方原则上要求与生理浓度相符。置换液中的溶质成分主要包括钠、 钾、 氯、 碱基、 钙、 镁、 磷及葡萄糖。 钠:置换液中钠离子浓度波动较小, 一般要求与生理浓度相似, 在 135~145mmol/L 之间。然而, 但患者合并严重高钠血症或者低钠血症的情况时, 常需根据患者的血钠水平调整置换液中钠离子的浓度, 避免血液中钠离子浓度快速波动对机体带来的损害。 钾:置换液中的钾离子浓度常根据治疗需求进行调整, 置换液中钾离子水平一般控制在 0~6mmol/L 之间。但应注意的是, 在使用较高或较低钾浓度置换液时, 应严密监测钾离子水平, 尽快使钾离子水平恢复到生理范围。 氯:氯离子在置换液中的浓度相对恒定, 一般控制在 100~115mmol/L。 碱基:目前临床常用的置换液碱基主要包括碳酸氢盐及乳酸盐两类, 由于乳酸在肝功能衰竭、 循环衰竭及严重低氧血症时代谢不充分会对患者带来治疗风险, 目前临床推荐采用碳酸氢盐为置换液的基础碱基成分。当采用枸橼酸抗凝时, 枸橼酸则成为置换液的主要碱基成分, 在体内可代谢成为碳酸氢盐。 钙:国内商品化置换液的钙离子浓度为 1.5mmol/L, 手工配置的置换液的钙离子浓度波动在 1.25~1.75mol/L 之间。使用枸橼酸抗凝时可使用不含钙离子置换液, 钙离子由单独的通道进行补充。 镁:置换液中镁的浓度一般控制在 0.5~0.75mmol/L。 磷:虽然目前国内使用的置换液中均不含磷, 但 CRRT 治疗过程中出现的低磷血症的问题越来越引起重视, 并有研究发现低磷血症与预后呈负相关。血浆磷浓度为 1.0~1.5mmol/L, 但由于部分磷和血浆蛋白结合形成复合物, 可滤过的离子状态的磷浓度实际为 0.9~1.0mmol/L, 因此推荐置换液的磷浓度为 0.7~1.0mmol/L。 葡萄糖:早期手工配制的置换液含糖浓度较高, 治疗患者常出现难以控制的高血糖。目前配方有所改进, 推荐使用的商品化置换液或配制的置换液中葡萄糖的浓度应控制在 5~12mmol/L 之间。 置换液的常用配方 1.商品化置换液:总量 4250ml。用含有以下成分的商品化置换液作为基础置换液(4000ml, A 液) , 离子浓度( 不含 NaHCO3-) :Na+ 113mmol/L, Cl- 118mmol/L, Ca2+ 1.60mmol/L, Mg2+0.979mmol/L, 葡萄糖 10.6mmol/L。根据需要加入 10%KCl, 并配备相对应的NaHCO3(- B 液)。置换液的终浓度(4L 的 A 液+ 250ml B 液):pH 7.40, Na+ 141mmol/L,Cl- 110mmol/L, Ca2+ 1.5 mmol/L, Mg2+0.75mmol/L, 葡萄糖 10mmol/L, HCO3-35.0mmol/L。 2.改良的 Port 配方:总量为 4250ml。 A 液:0.9%NaCl 3000ml + 5%葡萄糖 170ml + 注射用水 820ml + 10%CaCl2 6.4ml + 50%MgSO4 1.6ml B 液:5%NaHCO3 250ml 终浓度:Na+ 143mmol/L, Cl- 116mmol/L, Ca2+ 1.4mmol/L, Mg2+ 1.56mmol/L,葡萄糖 11.8mmol/L, HCO3- 34.9mmol/L。 上述两种配方为目前临床最为常用的置换液配方, 溶质的浓度接近于生理状态, 但均未含磷, 因此长时间的治疗易伴有低磷血症, 需要从外周进行补充。 十、 停机时机 接受 CRRT 治疗的 AKI 患者, ①如果患者生命体征稳定、 血流动力学正常、肾脏之外重要器官功能恢复正常、 水电解质和酸碱平衡紊乱以及容量负荷得以纠正, 可以停用 CRRT;②满足上述条件, 但肾功能未恢复的患者可以改用间断性肾脏替代治疗(IRRT) ;③如果患者尿量可以满足营养治疗等容量负荷、 且肾功能逐渐恢复, 可以暂停肾脏替代治疗;④如果患者肾功能持续不恢复, 可以继续血液透析或腹膜透析治疗, 直到患者肾功能恢复或长期维持血液透析或腹膜透析治疗。判断 CRRT 停止治疗时机流程。
十一、 封管液 对于没有活动性出血或出血风险的患者, 建议采用 1000U/ml 肝素盐水封管;对于有活动性出血的患者, 建议采用 4%的枸橼酸钠液封管, 每 12~24h 1 次。 十二、 操作程序及监测 操作规范以 CVVHDF 模式, 局部枸橼酸抗凝为例。 治疗前准备: 1.操作者着工作服或隔离服, 洗手、 戴帽子、 口罩。 2.准备血液滤过器、 体外循环管路、 置换液、 生理盐水、 透析液、 4%枸橼酸钠溶液、 10%氯化钙或 10%葡萄糖酸钙溶液, 以及穿刺针、 注射器、 无菌治疗巾、无菌纱布、 碘伏和棉签等消毒物品、 止血带、 无菌手套等。 3.检查并连接电源, 打开机器电源开关, 完成机器开机自检。 4.检查血液滤过器及体外循环管路外包装是否完好, 有无破损;查看有效日期、 型号。 5.按照机器显示屏提示步骤, 逐步安装血液滤过器及体外循环管路, 安放置换液袋, 连接置换液、 生理盐水预冲液及废液袋, 打开各管路夹。 6.完成机器自动预冲及自检。如未通过自检, 应通知技术人员对 CRRT 机进行检修。 7.机器自检通过后, 检查显示是否正常, 发现问题及时对其进行调整。关闭动脉夹和静脉夹。 8.连接抗凝用 4%枸橼酸钠溶液、 10%氯化钙或 10%葡萄糖酸钙溶液。 治疗开始: 1.按照医嘱设置血流量、 置换液流速、 透析液流速、 超滤液流速, 以及 4%枸橼酸钠溶液、 10%氯化钙或 10%葡萄糖酸钙溶液输注速度等参数, 此时血流量设置在 100ml/min 以下为宜。 2.连接体外循环 ( 1) 准备治疗包、 碘伏消毒棉签和医用垃圾袋。 ( 2) 患者头偏向对侧, 打开静脉导管外层敷料和内层敷料, 观察导管皮肤入口处有无红肿和渗出。 ( 3) 先消毒导管皮肤入口周围皮肤, 再分别消毒导管和导管夹子。 ( 4) 辅助人员戴无菌手套固定导管。 ( 5) 打开治疗包。戴无菌手套。将治疗包内无菌治疗巾垫于静脉导管下。将导管放于无菌治疗巾上。 ( 6) 先检查导管夹子处于夹闭状态, 再取下导管肝素帽。 ( 7) 辅助人员分别消毒导管接头。 ( 8) 用注射器回抽导管内封管液, 推注在纱布上检查是否有凝血块, 回抽量为动、 静脉管各2ml左右。如果导管回抽血液不畅时, 认真查找原因, 严禁使用注射器用力推注导管腔。 ( 9) 连接体外循环, 打开4%枸橼酸钠溶液、 10%氯化钙或10%葡萄糖酸钙溶液的液体泵开关, 以及管路动脉夹及静脉夹, 按治疗键。 ( 10) 用止血钳固定好管路, 治疗巾遮盖好留置导管连接处。医疗污物放于医疗垃圾桶中。 3.逐步调整血流量等参数至目标治疗量, 查看机器各监测系统处于监测状态, 整理用物。 治疗过程中的监护: 1.机器开始治疗后, 立即测量血压、 脉搏, 询问患者的自我感觉, 详细记录治疗单。 2.自我查对 ( 1) 按照体外循环管路走向的顺序, 依次查体外循环管路系统各连接处和管路开口处, 未使用的管路开口应处于加帽密封和夹闭管夹的双保险状态。 ( 2) 根据医嘱查对机器治疗参数。 3.双人查对 自我查对后, 与另一名护士同时再次查对上述内容, 并在治疗记录单上签字。 4.专人床旁监测, 观察各项生命征监测参数、 管路凝血情况, 以及机器是否处于正常状态;每小时记录一次治疗参数及治疗量, 核实是否与医嘱一致。 5.根据机器提示, 及时更换置换液、 倒空废液袋。必要时更换管路及透析器。 6.发生报警时, 迅速根据机器提示进行操作, 解除报警。如报警无法解除且血泵停止运转, 则立即停止治疗, 手动回血, 并速请维修人员到场处理。 治疗结束: 1.需要结束治疗时, 准备生理盐水、 无菌纱布、 碘伏和棉签等消毒物品、无菌手套等物品。 2.关闭4%枸橼酸钠溶液、 10%氯化钙或10%葡萄糖酸钙溶液的液体泵开关。 3.按结束治疗键,停血泵,关闭管路及留置导管动脉夹。 4.辅助人员戴无菌手套分离管路动脉端与留置导管动脉端 。 5.将管路动脉端与生理盐水连接, 将血流速减至100ml/min以下, 开启血泵回血。 6.回血完毕停止血泵, 关闭管路及留置导管静脉夹。 7.辅助人员戴无菌手套分离管路静脉端与留置导管静脉端。 8.按照无菌操作原则, 消毒留置导管管口, 生理盐水冲洗留置导管管腔,按照医嘱注入封管液, 包扎固定, 具体操作参见“ 第11章血液透析” 。 9.根据机器提示步骤, 卸下透析器、 管路及各液体袋。关闭电源, 擦净机器, 推至保管室内待用 。 十三、 并发症及处理 CRRT 并发症种类同血液透析和血液滤过等技术, 但由于 CRRT 治疗对象为危重患者, 血流动力学常不稳定, 且治疗时间长, 故一些并发症的发生率较高, 且程度较重, 处理更为困难。如低血压、 低钾血症、 低钙血症、 低磷血症、 酸碱失衡、 感染以及机械因素相关并发症。另外, 由于治疗时间长, 如应用肝素等全身抗凝剂总量过大, 容易发生出血或出血倾向;但如血流量较低、 血细胞比容较高或抗凝剂剂量不足, 则容易出现凝血。如治疗时间较长, 则可导致维生素、 微量元素和氨基酸等丢失, 应适当补充。 来源:夜诊整理自国家卫健委血液净化标准操作规程 推荐阅读 加群:各种专科护理微信群,赶紧加入 投稿:欢迎护士相关的原创稿件投稿 视频号:护理干货和大咖直播 关注:按护士科室分类的微信公众号 买书:护理书籍,点击下面“阅读原文”返回搜狐,查看更多 |
【本文地址】
| 今日新闻 |
| 推荐新闻 |
| 专题文章 |