最新数据:2020年,直结肠癌的全球新确诊人数第三,中国女性癌症死亡人数第二 |
您所在的位置:网站首页 › 世界卫生组织癌症研究中心官网 › 最新数据:2020年,直结肠癌的全球新确诊人数第三,中国女性癌症死亡人数第二 |
最新数据:2020年,直结肠癌的全球新确诊人数第三,中国女性癌症死亡人数第二
|
在全球1000万因癌症死亡病例中,结直肠癌超过93万,占比9.4%,几乎每11位癌症死亡病人中有1位是结直肠癌。 从性别看,有超过51万的男性和超过42万的女性因结直肠癌死亡,男女性的死亡人数占比分别是9.3%和9.5%,均居男性、女性癌症死亡人数第3位。 中国数据: 在中国,结直肠癌的新发病人数仅次于肺癌,成为第二大癌症。尤其值得注意的是,女性中,结直肠的死亡人数仅次于肺癌,是女性癌症死亡的第二大原因。
2020年,中国有超过55万人新患结直肠癌,占中国新确诊癌症人数的12.2%,即不到8位患者中有1位是结直肠癌。 从性别看,有近32万中国男性和超过23万中国女性被新确诊患结直肠癌,分别占中国男性和女性癌症发病人数的12.9%和11.3%,均居中国男性、女性癌症发病人数第3位。 同时,中国有超过28万人死于结直肠癌,占中国癌症死亡人数的9.5%,几乎每10个因癌症死亡病人中就有1个是结直肠癌。 从性别看,有超过16万的中国男性和超过12万的中国女性因结直肠癌死亡,分别占中国男性和女性癌症死亡人数的9.1%和10.2%,居中国男性癌症死亡人数的第5位、中国女性癌症死亡人数的第2位。 10个患者中8个确诊即中晚期 据最新数据,我国83%的结直肠癌患者在首次确诊时处于中晚期,其中44%的患者已经出现了肝、肺等部位的转移。该数据来自“中国中晚期结直肠癌患者诊疗现状调查”项目于日前发布的中期结果。 调查显示,得病前 ❖ 64%的患者完全不了解结直肠癌的高危因素 ❖ 85%的患者不了解结直肠癌早期筛查知识 ❖ 97%的患者未做过肠镜筛查 其中,86.5%的患者未做肠镜筛查的主要原因是不知道需要定期做肠镜筛查 专家解释,造成首次确诊即为中晚期的一大原因,是我国结直肠癌患者对疾病的认知水平偏低,很多患者出现症状才去医院检查。 专家呼吁,要提高公众对结直肠癌高危因素的认知和早筛早诊意识,进而降低结直肠癌的发病率和死亡率。 结直肠癌的早期表现和检查 早期结直肠癌患者可无明显症状,病情发展到一定程度可出现下列症状: ❖ 排便习惯改变; ❖ 大便性状改变(变细、血便、黏液便等); ❖ 腹痛或腹部不适; ❖ 腹部肿块; ❖ 肠梗阻相关症状; ❖ 全身症状:如贫血、消瘦、乏力、低热等。 此外,疾病史和家族史也是结直肠癌早期诊断的重要因素。 结直肠癌的发病可能与溃疡性结肠炎、结直肠息肉、结直肠腺瘤、克罗恩病、血吸虫病等疾病相关。遗传性结直肠癌发病率约占结直肠癌的总体发病率的6%,相关相关家族史包括:林奇综合征、家族性腺瘤性息肉病(FAP)等。 结直肠癌的检查 根据《中国结直肠癌诊疗规范》(2020年版)规定,结直肠癌的检查包括体格检查、实验室检查、内镜检查、影像学检查和病理组织学检查。 实验室检查 包括: ❖ 血常规 ❖ 尿常规 ❖ 大便常规 ❖ 粪便隐血试验 ❖ 生化、电解质及肝肾功能等 结直肠癌患者在诊断、治疗前、评价疗效、随访时必须检测外周血癌胚抗原(CEA)、CA19-9;有肝转移患者建议检测甲胎蛋白(AFP);疑有腹膜、卵巢转移患者建议检测CA125。 内镜检查 直肠镜和乙状结肠镜适用于病变位置较低的结直肠病变。只要能耐受,所有疑似结直肠癌患者均推荐全结肠镜检查。 影像学检查 对于结肠癌,推荐行全腹+盆腔CT(平扫+增强)扫描,可兼顾癌本身及转移瘤好发部位——肝脏。 对于直肠癌,推荐盆腔MRI检查。 病理学检查 病理活检报告是结直肠癌治疗的依据。活检诊断为浸润性癌的病例行规范性结直肠癌的治疗。 结直肠癌的放射治疗 《中国结直肠癌诊疗规范》(2020年版)推荐的结直肠癌治疗包括外科治疗、内科治疗、放疗等。在放疗部分明确指出:结直肠癌放疗或放化疗的主要模式为新辅助/辅助治疗、根治性治疗、转化性治疗和姑息治疗。其中,立体定向放疗(SBRT)被特别推荐用于结直肠癌肝转移及肺转移治疗。 新辅助放疗适应证 适应证主要针对Ⅱ~Ⅲ期中低位直肠癌(肿瘤距肛门<12 cm): (1)长程同步放化疗(CRT)结束后,推荐间隔5~12周接受根治性手术; (2) 短程放疗(SCRT)联合即刻根治性手术(在放疗完成后1周手术)推荐用于MRI或超声内镜诊断的可手术切除的T3期直肠癌; (3)短程放疗联合延迟根治性手术,且在等待期间加入新辅助化疗的模式,则推荐用于具有高危复发因素的Ⅱ~Ⅲ期直肠癌。 新辅助放疗主要推荐用于未行新辅助放疗,术后病理分期为Ⅱ~Ⅲ期且为高危局部复发的直肠癌病人。 诊疗规范特别指出:对于低位直肠癌有强烈保肛意愿的患者,建议先放化疗,如果肿瘤对放化疗敏感,达到临床完全缓解,可考虑等待观察的治疗策略;未达临床完全缓解,建议行根治性手术。 该版诊疗规范指出:SBRT是肝转移灶可选的根治性治疗手段之一,给予病灶高精度、高剂量照射,是一种无创、耐受性好且有效的治疗手段。 肝转移的SBRT指征: (1)肝转移数目≤3枚,最大转移灶直径≤5 cm。 (2)原发病灶控制稳定,无肝外转移灶或肝外转移灶小。 (3)预期生存期≥3个月。 (4)肝脏未接受过放疗,且正常肝组织体积>700 mL。 (5)病人一般情况好,血清肝酶水平正常或低于正常值上限的200%,凝血功能正常,Child-Pugh分级A或B。 肺转移的SBRT放疗: (1)肺转移灶数目1~3枚,小病灶最多不超过5枚;最大径≤5 cm。 (2)肺转移灶分布相对局限,同在一侧肺最优;周围型肺转移灶更适合SBRT。 (3)原发病灶控制稳定,无肺外转移灶或肺外转移灶已控制。 (4)病人一般情况好,肺功能正常。 (5)预期寿命≥6个月。 TOMO放疗是SBRT的发展,为结直肠癌患者提供了多样化、更优化的选择。其具有精准照射、提高肿瘤区照射剂量、保护人体重要器官、全身病灶一次照射等优点,具有无创、安全、治疗时间短、舒适度高等突出优势。 专家建议,对于身体基础情况不佳的结直肠癌肝转移或肺转移患者,首选TOMO精确放疗代替手术,既可以通过放疗可以杀死肝肺部肿瘤细胞,控制肿瘤发展,还可以保留部分肝肺功能,改善症状,延长生命。 参考资料: 1.2020-12-16 e药环球《权威报告丨2020年,全球新发癌症1930万,肺癌不再是最常见癌症!》 2.2020-10-07 新华视点公众号《这种癌,八成患者确诊时已是中晚期!》 3.国家卫生健康委.中国结直肠癌诊疗规范(2020年版)[J]. 中国实用外科杂志,2020,40(6):600-630.
TOMO肿瘤放射治疗中心简介 TOMO肿瘤放射治疗中心,配备当今领先的精确放疗设备TOMO,由浙江省知名放疗专家团队领衔,注重规范化诊疗,强调个性化处理,实现了肿瘤的确诊分期、靶区勾画、制定治疗计划和精确放射治疗的系统化管理。 中心技术力量雄厚,以TOMO放疗为核心,可开展图像引导调强放疗、自适应放疗、立体定向放疗等精确放疗,可结合手术治疗、化学治疗、靶向治疗、免疫治疗等多种治疗手段,进行实体肿瘤的综合治疗。 中心充分发挥综合性医院多学科综合诊疗的团队优势,采用精准、安全、高效的治疗方案,为肿瘤患者提供高品质的医疗服务。 TOMO放疗技术优势 TOMO放疗集调强适形放疗(IMRT)、影像引导调强适形放疗(IGRT)、剂量引导调强适形放疗(DGRT)于一体,实现了肿瘤的自适应放疗(ART)。TOMO将直线加速器与螺旋CT完美结合,在CT引导下360度聚焦断层照射肿瘤,突破了传统放疗的诸多限制,具有显著的优势: 照射精准,锁定肿瘤 TOMO的CT影像清晰度提高了10倍,CT影像和照射射线从同一中心发出,射线分布与肿瘤的形态吻合,可以自动校正摆位误差,使放疗射线始终精确靶向肿瘤组织。 剂量调强,遏制肿瘤 TOMO的51个照射野均可独立调强,环形机架360°旋转时,形成满足肿瘤治疗要求的理想剂量分布:给肿瘤足够高的照射剂量,杀死或毁坏肿瘤,提升肿瘤控制,降低复发转移。 保护健康器官 对于肿瘤周围的健康组织或重要器官,照射剂量快速降低或避开不照,有效保护器官功能和形体完整,降低及减弱照射反应,缩短后期康复时间,提高患者生活质量。 缩短治疗时间 在40cm*135cm范围内,同时照射多个靶区,全身调强一次照射,避免因治疗计划复杂使健康组织被多次照射,缩短治疗时间。治疗期间,患者无须住院。 TOMO放疗适应证 ❖ 颅内肿瘤:胶质瘤、脑转移瘤等。 ❖ 头颈部肿瘤:鼻咽癌、腮腺癌、上颌窦癌、下咽癌、喉癌、舌癌等。 ❖ 胸部肿瘤:肺癌、乳腺癌、食管癌、胸腺癌、纵膈肿瘤等。 ❖ 腹部肿瘤:肝癌、门脉癌栓、胆管细胞癌、胆管癌、胰腺癌等。 ❖ 盆腔肿瘤:直肠癌、前列腺癌、精原细胞癌、宫颈癌、子宫内膜癌、卵巢癌等。 ❖ 皮肤和软组织肿瘤:脂肪肉瘤、骨肉瘤、基底细胞癌、皮肤鳞癌、黑色素瘤等。 ❖ 造血系统病变:恶性淋巴癌等。 ❖ 转移性病变:各类恶性肿瘤的骨、肝、肺、淋巴结转移等。返回搜狐,查看更多 |
【本文地址】
今日新闻 |
点击排行 |
|
推荐新闻 |
图片新闻 |
|
专题文章 |
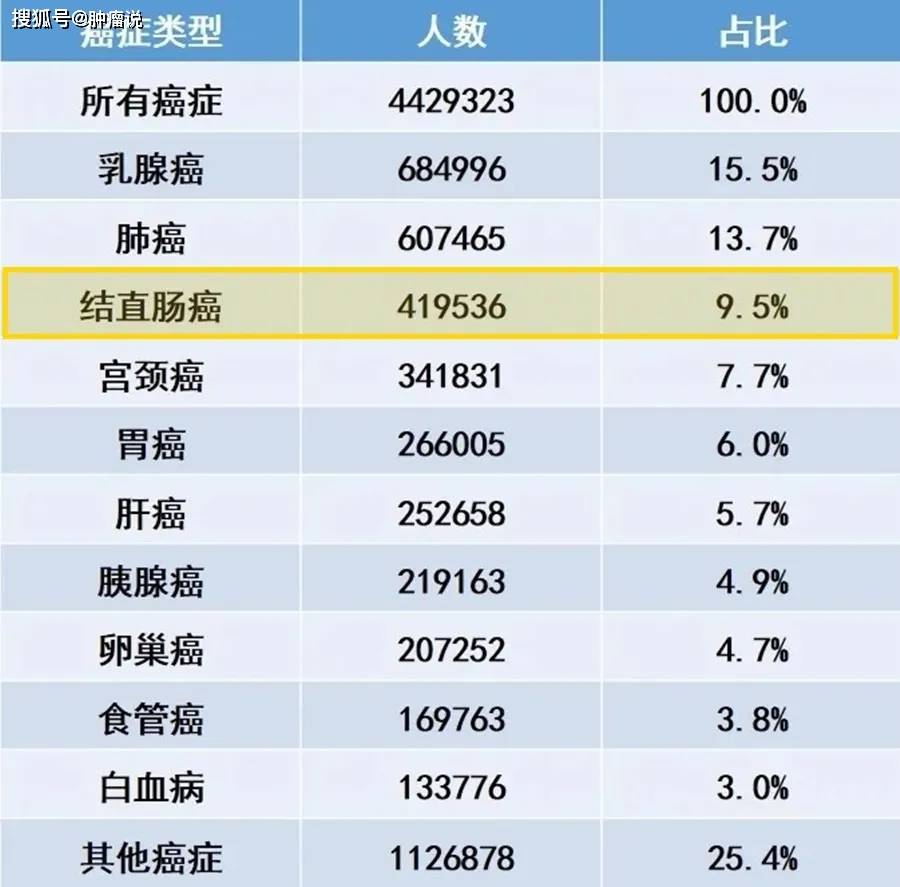 2020全球女性癌症死亡人数 (数据来自IARC官网,药明康德团队制图)
2020全球女性癌症死亡人数 (数据来自IARC官网,药明康德团队制图)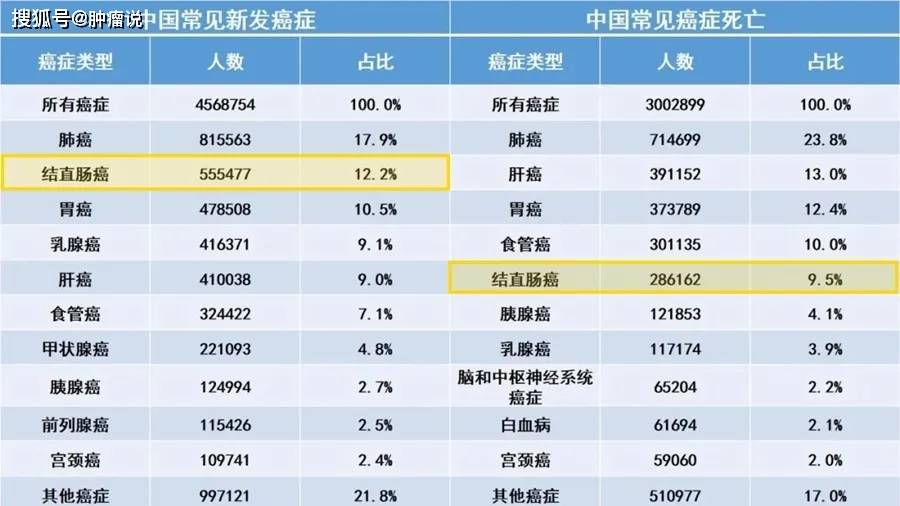 2020年中国癌症发病、死亡人数
2020年中国癌症发病、死亡人数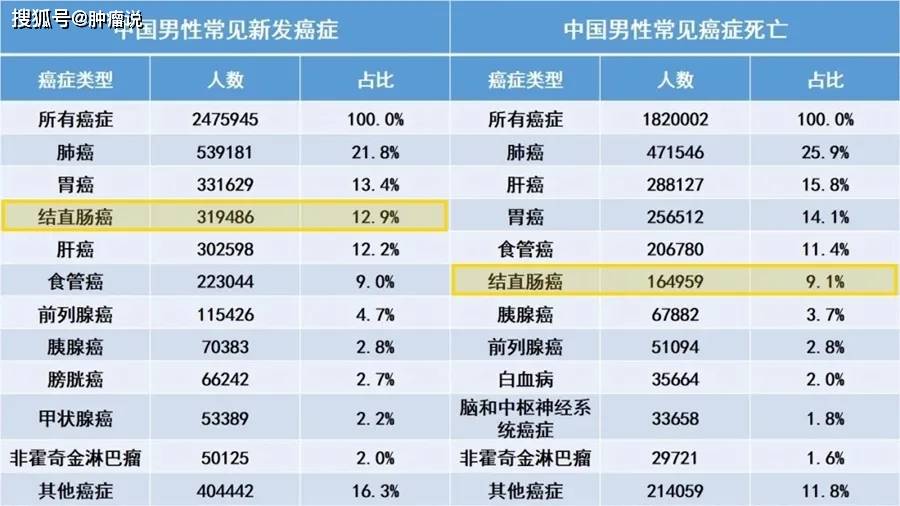 2020年中国男性癌症发病、死亡人数
2020年中国男性癌症发病、死亡人数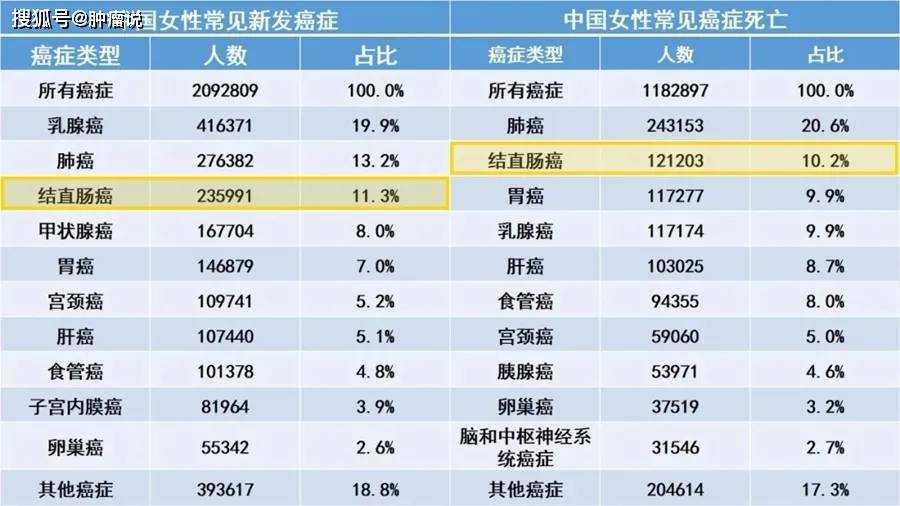 2020年中国女性癌症发病、死亡人数(数据来自IARC官网,药明康德团队制图)
2020年中国女性癌症发病、死亡人数(数据来自IARC官网,药明康德团队制图)