| 系统性血管炎的肺部影像学表现及鉴别诊断 | 您所在的位置:网站首页 › 肺部血管断裂的原因 › 系统性血管炎的肺部影像学表现及鉴别诊断 |
系统性血管炎的肺部影像学表现及鉴别诊断
|
引 言 系统性血管炎是一组以血管炎性破坏为特点的异质性疾病。肺脏较常受累,可出现不同的临床表现。肺血管炎可原发,其中多数为特发性,或者继发于其他疾病,如感染、结缔组织病、肿瘤以及变态反应性疾病。原发性肺血管炎罕见,发病率为0.002%-0.01%,患病率为 0.015%-0.045%。 原发性血管炎的最常用的分类方法是根据受累血管大小(大、中等、小)来划分。与肺有关的原发性血管炎通常为ANCA相关性小血管炎 ,如肉芽肿性多血管炎 (GPA )、嗜酸细胞性肉芽肿性多血管炎(EGPA)以及显微镜下多血管炎(MPA)。免疫复合物相关性小血管炎,如Behçet’s 病 (白塞病)以及 Goodpasture’s 综合征,较少累及肺部。大血管炎 (巨细胞动脉炎和大动脉炎)和中等血管炎(结节性多动脉炎和川崎病 )罕见累及肺脏。 原发性肺血管炎的影像学表现各异,其有一些特征性改变,如:小血管壁增厚,结节、空洞、沿支气管分布的小叶中心微结节,磨玻璃影伴或不伴实变,铺路石征、气管支气管狭窄、肺动脉瘤样扩张。 即使是已活检的病例,我们也需要掌握上述特征,并综合临床特点,实验室检查,影像学和病理表现早期诊断血管炎,胸片不具特异性,不能显示出病灶形态特点以及病变范围。高分辨CT (HRCT)是评估病灶特点、分布以及动态变化的最佳方式。如上所述,原发性肺血管炎少见,其诊断较复杂,因该病缺乏特异性症状和体征,容易误诊为其他疾病,如感染、结缔组织病以及肿瘤。应结合临床特点、影像学表现、实验室检查以及组织病理表现综合诊断。血清ANCA检测,以及其他免疫病理标志物,如免疫球蛋白A(IgA),血清冷球蛋白及抗肾小球基底膜抗体,对辅助诊断同样重要。 02 血管炎分类 不同类型的血管炎主要累及的血管大小不同,从而出现不同的临床表现和影像学特点,这也是血管炎分类的一个重要依据。原发性血管炎分为大血管炎、中等血管炎和小血管炎。大血管炎病变累及主动脉及其主要分支;中等血管炎累及主要脏器的动脉及其分支;小血管炎累及毛细血管、小静脉及小动脉。需注意这三类血管炎都累及动脉,仅有小血管炎同时累及毛细血管和小静脉。2012 年Chapel Hill 会议(CHCC)修订了血管炎的分类方法(表1 )。 表1. 血管炎分类
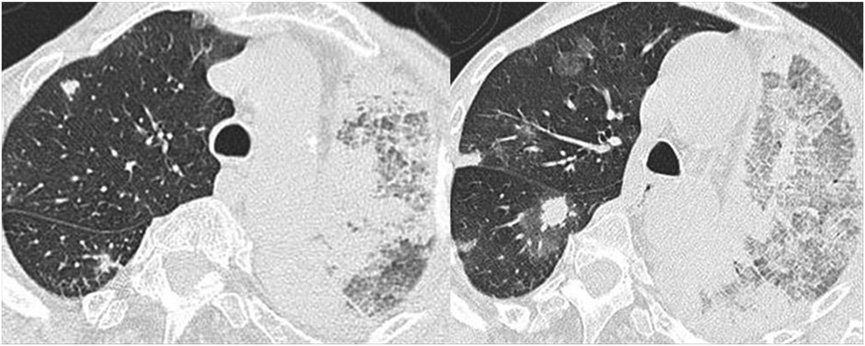
此综述将描述相对较常累及肺脏的原发性血管炎的影像学与病理学表现以及临床特点,该类血管炎的代表为原发性ANCA 相关性小血管炎(EGPA、GPA 以及MPA)和免疫复合物相关性小血管炎(Behçet’s 病以及Goodpasture’s综合征)。在此我们也将探讨弥漫性肺泡出血(DAH )的影像学特点及病因。DAH是一类以咯血、弥漫性肺泡出血与血色素下降为特点的临床综合征。通常与肺原发性血管炎相关,但也可与其他疾病,如特发性肺泡出血、胶原血管病、药物反应以及凝血功能紊乱相关。GPA 以及MPA是DAH最常见的原因,占所有病因的45%。 03 原发性小血管炎 小血管炎是指小于动脉的小血管,如小动脉、小静脉和毛细血管的炎症;但是小血管炎也可以累及动脉,甚至偶可累及较大的血管。诊断小血管炎需要病理上看到毛细血管及小静脉受累,如肾小球肾炎、紫癜或者肺毛细血管炎。原发性、特发性以及ANCA相关性小血管炎较常累及肺部; ANCA是针对中性粒细胞和单核细胞胞内抗原成分的抗体。成人最常见的系统性小血管炎即 ANCA相关性小血管炎,它包括三大类: EGPA、 GPA和 MPA。 EGPA 和GPA是坏死性肉芽肿性炎,而MPA是非肉芽肿性坏死性炎症。因为特定的临床表现,组织病理均显示小血管受累,免疫抑制剂治疗效果相似以及ANCA阳性,故而这三种血管炎被划分在一起。但是ANCA也不一定总是阳性的,阴性也不能排除此类血管炎(ANCA阴性预测值(NPV)为90%)。除上述三种小血管炎外,还有两种与ANCA无关,但是和免疫复合物沉积相关的小血管炎,即Behçet’s病(白塞病)和Goodpasture ’s 综合征,后者的特点是形成了针对肾小球基底膜和肺泡基底膜抗原的抗体,此为肺肾综合征的原因之一。所有年龄段均可能发生小血管炎,但好发年龄为50-69 岁,男性略多于女性。 肉芽肿性多血管炎( GPA)GPA的病因不详,可能有多种原因。ANCA无疑在该血管炎的发病机制中起了重要作用。其患病率约0.0015%-0.003%,30-50岁患病率较高,没有明显男女差异。症状出现较晚以及肾脏早期受累提示预后欠佳。GPA通常急性发病,由于下气道受累,常表现为呼吸困难、咳嗽和咯血。上气道也较常受累(50%-70%);75%-85%患者肾脏受累;20%-35%患者神经系统受累;10%-15%眼睛受累;10%-15%皮肤受累;30%肌肉和关节受累。肉芽肿性多血管炎的典型组织病理表现包括坏死,血管炎症(通常累及小动脉、小静脉和毛细血管,管腔多为局限性偏心性受累),以及肉芽肿性炎(中性粒细胞、淋巴细胞、浆细胞、巨噬细胞、嗜酸性粒细胞以及巨细胞等多种炎症细胞浸润的炎性改变)。HRCT主要表现为肺部结节周围围绕磨玻璃影,这提示肺泡出血。与GPA有关的免疫性疾病有钙质沉着、雷诺现象、食道运动功能障碍、肢端硬化和毛细血管扩张(CREST)综合征以及桥本氏甲状腺炎等。 放射学表现 高分辨CT最常见的异常为双肺的多发性结节,同时随病情进展结节增大。结节可从几毫米到大于10厘米不等,可出现空洞,通常是厚壁空洞,空洞内壁常不规则(图1)和无钙化。结节性病变通常累及血管,并倾向于胸膜下区域,上下肺无差异。结节周边磨玻璃影(晕征)是常见的影像学表现,它常常提示有肺泡出血(图2),肺结节内可见支气管充气征也是典型的改变(图3),治疗后,肺结节通常呈现一个以空洞壁显著变薄为特征的缓慢改变(图4)。弥漫性肺泡出血(DAH)患者的高分辨CT:可见双肺磨玻璃影及实变,主要分布在肺门周围,而胸膜下、肺尖及肋膈角肺野相对清晰(图5)。光滑规则的小叶间隔增厚并伴有磨玻璃阴影为特征的铺路石样表现在急性肺泡出血的几天后出现(图6)。 诊断 临床症状、与之相应的影像学改变及ANCA阳性即可高度怀疑肉芽肿性血管炎(GPA)。受累靶器官(肺,肾脏,皮肤等)有坏死性肉芽肿性血管炎的组织学依据,该病就明确诊断了。当支气管镜肺活检不能获得足够的标本时,外科开胸肺活检是诊断该病的金标准。
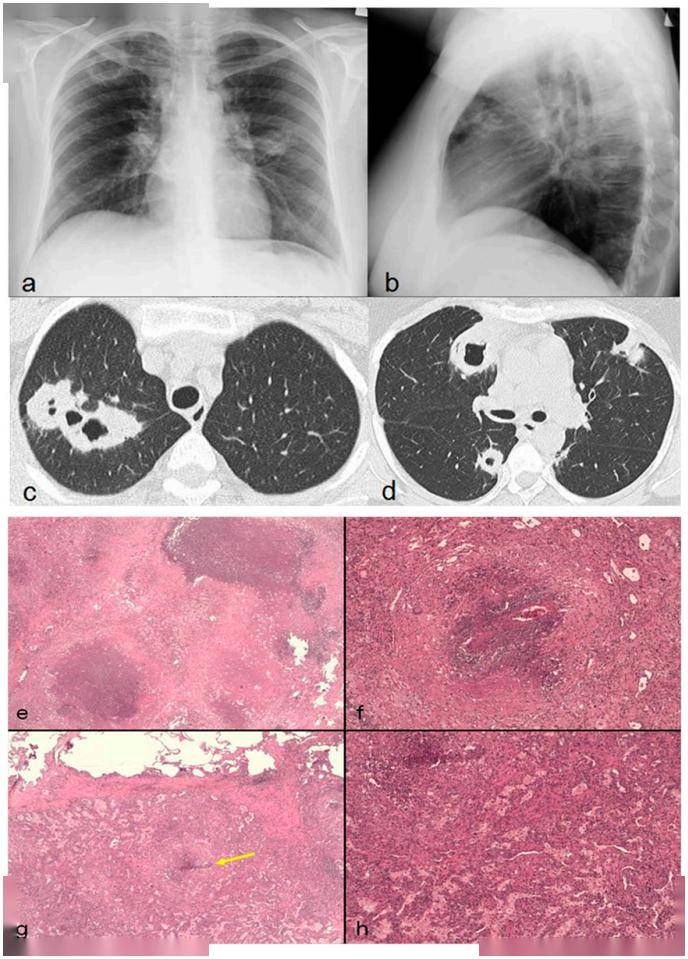
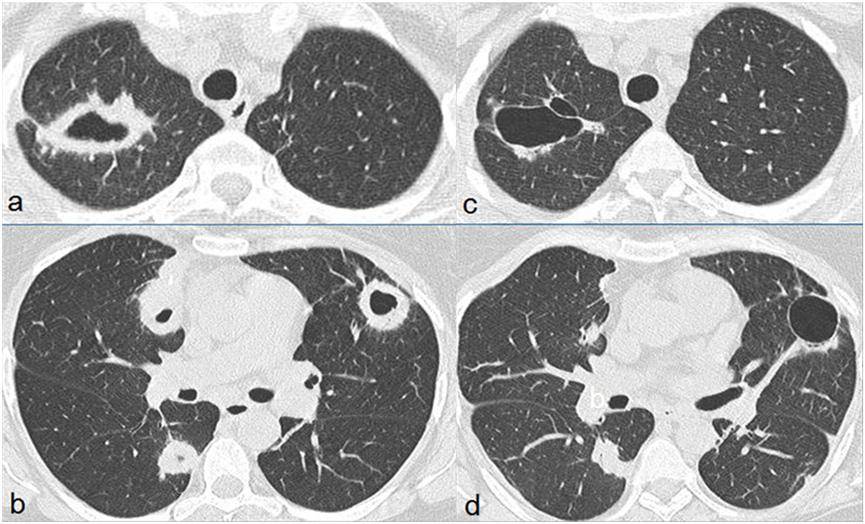
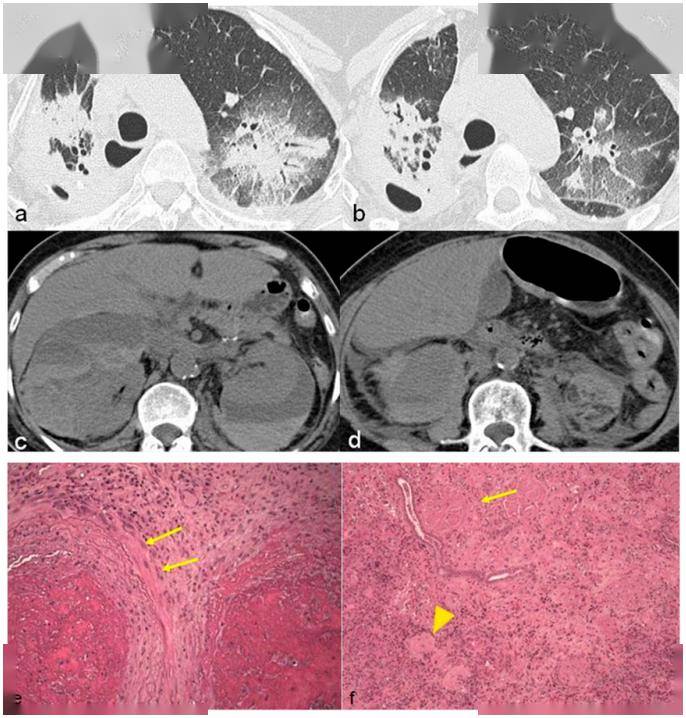
图1. 39岁女性,咯血。胸片显示双侧圆形阴影,位于右上叶的阴影出现空洞性病灶( a, b)。轴位 HRCT显示双侧多发不规则厚壁空洞病灶( c, d)。部分病灶与肺血管相关。肺结节开胸肺活检可见纤维化组织中的坏死结节( e),肺血管壁纤维素样坏死并坏死性肉芽肿形成( f),正常含气肺泡结构旁坏死性肉芽肿(箭头)以及组织细胞浸润( g)。肺实质中大量组织细胞浸润( h)。
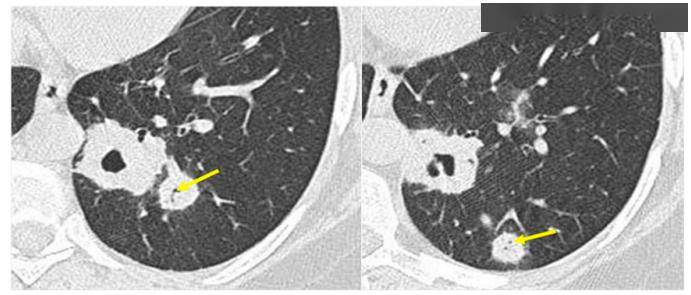
图2.GPA患者肺部结节中可见细支气管影(箭头)。
图3. 42 岁女性,活检确诊为GPA。轴位HRCT 显示双肺多发结节,结节周边磨玻璃影(晕征)。
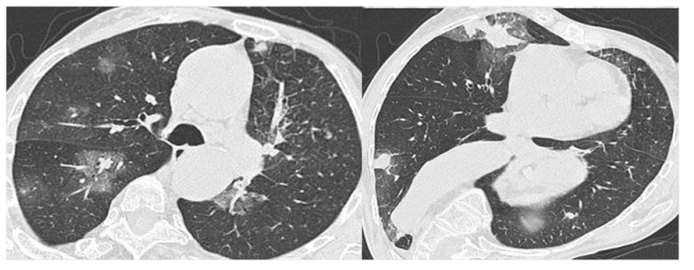
图4 与图 1为同一个病人,肉芽肿性多血管炎(GPA),双肺可见多发结节性空洞性病变 (a, b).,治疗后肺部CT出现一个空洞壁显著变薄的残余病灶(c, d)
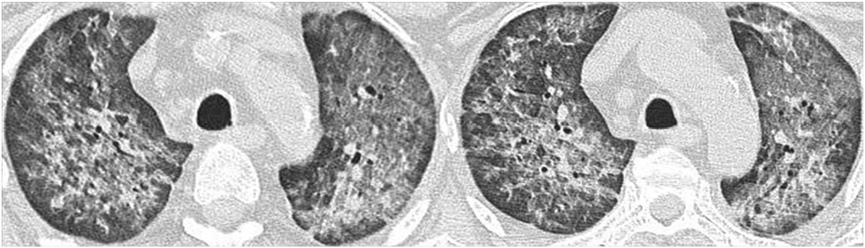
图5 . 42 岁女性. 肾活检病理证实为肉芽肿性多血管炎(GPA)。轴位HR CT图像显示双侧磨玻璃阴影,主要分布在肺门周围,胸膜下相对较清晰。
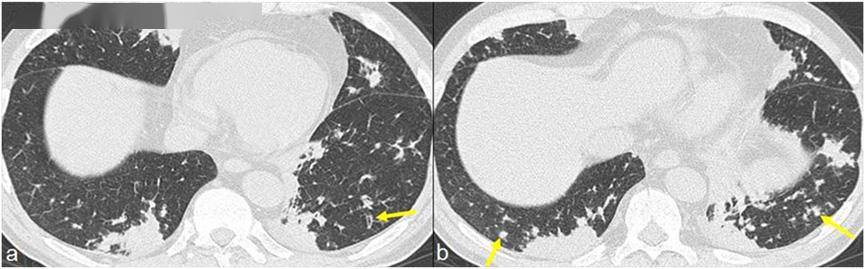
图6 .50 岁女性,肉芽肿性多血管炎(GPA )。轴位高分辨CT图像显示在磨玻璃影背景上出现网状病变,提示出血性肺泡炎。 嗜酸细胞性肉芽肿性多血管炎(EGPA)嗜酸细胞性肉芽肿性多血管炎是以过敏性哮喘、嗜酸性粒细胞增多及全身性坏死性血管炎为特征的三联征。满足以下六条中的四条或以上即可确定诊断:哮喘;外周血嗜酸性粒细胞增多>10%;单发或多发性神经病变:鼻窦病变:游走性或一过性肺浸润:通过活检获得的血管周嗜酸性粒细胞浸润的组织学证据。哮喘首次发作年级偏大(平均年龄 32岁)有助于区别 EGPA和典型哮喘。肺是 EGPA 累及最多的器官,其次是皮肤; DAH(出血性肺泡炎)和肾小球肾炎或多或少的比其他形式的血管炎更常见。心脏是 EGPA的重要靶器官,冠状动脉炎是其发病和死亡的主要原因。病理特点:小动脉的坏死性肉芽肿性血管炎,组织中有嗜酸性粒细胞浸润。临床上,EGPA病程分三个不同时期,(a)前驱期,持续几年,伴随有支气管哮喘及过敏性鼻炎症状:(b)外周血嗜酸性粒细胞增高及组织嗜酸性粒细胞浸润期:( c)威胁生命的血管炎期。前两个期即血管炎前期主要的特征是组织嗜酸性粒细胞浸润,例如发生在肺部的嗜酸性粒细胞性肺炎就是最好的证实。 放射学表现 EGPA 病人最常见的胸片改变:双肺、非节段性分布的一过性及游走性肺浸润影,通常外周分布多见,上下肺无明显差异。这点与嗜酸性粒细胞性肺炎、机化性肺炎类似。高分辨CT 可见此类病人最常见的,高达90%的,异常改变:双肺对称分布的以胸膜下为主的磨玻璃样浸润影或实变。其他相对常见的是气道受累,包括:支气管扩张、支气管壁增厚及支气管周围和小叶中央结节(图7和图8),与支气管壁嗜酸性粒细胞浸润和哮喘有关。50%的患者可见规则且平滑的小叶间隔增厚,可能反映心脏受累后继发水肿的存在或小叶间隔的嗜酸性粒细胞浸润(图9)。 诊断 哮喘病人,影像上存在主要为外周分布的双肺实变,即可考虑慢性嗜酸性粒细胞性肺炎、EGPA及机化性肺炎,血嗜酸性粒细胞增高是前两种疾病的典型表现,但在机化性肺炎中并不常见。出现与EGPA相关的全身表现,包括皮疹、周围神经病变、鼻窦疾病和血清中出现 p-ANCA,即使没有活组织检查也能做出诊断。如果 ANCA阴性( 30-40%),建议活检确认。如果容易获得的病变组织,如皮肤,建议进行活检。
图7 .50 岁男性,组织学证实嗜酸性肉芽肿性多血管炎(Churg–Strauss);轴位高分辨CT图像显示以外周分布为主的双肺实变,标记处可见细支气管扩张(箭头a ),小叶中央分布的微小结节(箭头b )
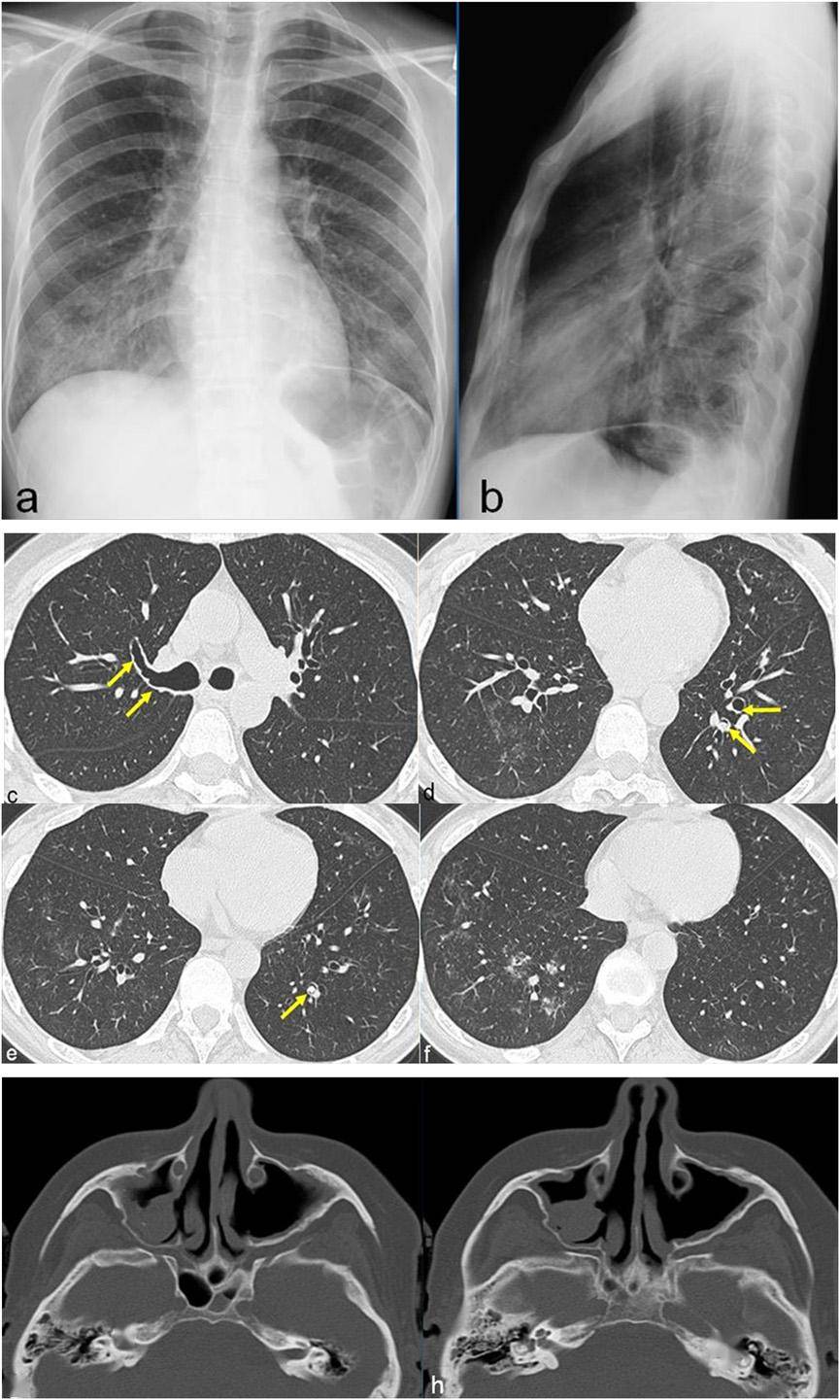
图8 .50 岁女性,伴有过敏性哮喘、鼻炎及周围神经病变。胸片:右中、下叶渗出样模糊阴影(a, b),10 天后的CT图像显示:支气管壁弥漫性、不规则性增厚(箭头c ),支气管管腔内可见结节(箭头d,e ); 支气管周围分布的结节(f);颅骨CT:慢性鼻窦炎的双侧上颌窦造口术(g, h).
图9. 35 岁女性,既往诊断嗜酸性肉芽肿性多血管炎(EGPA),目前出现急性呼吸困难及咳血,胸片显示沿重力分布的网状间质样病变及双侧胸腔积液,(a, b);CT 显示支气管血管周围间质增厚,小叶间隔光滑增厚并沿着重力分布。可见双侧胸腔积液(c, d).;CT 表现提示为间质性肺水肿。 显微镜下多血管炎( MPA )显微镜下多血管炎是一种没有肉芽肿的坏死性系统性小血管炎,是引起肺肾综合征(以肺毛细血管炎引起的肺泡出血和坏死性肾小球肾炎为特征的综合征)的最常见的原因。大于80% 的MPA患者出现快速进展的肾小球肾炎,其中30–50% 的患者出现弥漫性肺泡出血。MPA 呼吸道症状有呼吸困难,咯血,进行性贫血;其他的常见症状类似于其他的小血管血管炎表现:皮肤损伤,周围神经炎和眼部症状。 结节性多动脉炎只影响中等大小的肌动脉,不累及肺。结节性多动脉炎与MPA的区别: 1,累及的血管大小不一样; 2,结节性多动脉炎罕见累及肺, MPA几乎不曾有乙型肝炎和丙型肝炎病史; 3,结节性多动脉炎不会出现快速进展的肾小球肾炎。 影像学特征 MPA肺部影像学特征:胸片提示包括双侧弥漫性气腔性阴影(与弥漫性肺泡出血有关); HRCT的特点是双侧弥漫性或斑片状磨玻璃影,或多或少伴随气腔实变影(与肺泡内充满血液有关,图 10),出血性肺泡炎的临床过程往往是戏剧性的,如果治疗不及时可能危及生命,但及时有效治疗的话,肺实质阴影通常在 1-2周内吸收,需与急性肺水肿相鉴别,肺水肿有效治疗时肺实质阴影吸收要快得多。
图10. 63岁女性,咳嗽、咯血及进行性贫血。CT显示双上肺实变、磨玻璃影及小叶间隔增厚(a, b)。上腹部CT图像显示广泛的肾周和包膜下血肿,可见液 -液平面。可见肾周和肾旁脂肪出血性肿胀( c, d)。肾组织活检提示坏死性非肉芽肿性血管炎。病变的动脉因坏死性血管炎导致的弹性纤维板层双倍增厚( e图箭头)。 f:肾小球梗死( f图箭头)和肾小球硬化( f图三角箭头)。 MPA与继发于感染的弥漫性肺泡疾病的鉴别诊断就更难了,对于后者,临床表现就更重要了。急性期后肺部可出现网状结构,当反复肺泡出血发生时,网状结构可以持续存在,并可能发展为肺纤维化。 诊断 对弥漫性肺出血和ANCA阳性的快速进展性肾小球肾炎的临床和影像学表现的患者,应怀疑 MPA的可能。需要鉴别诊断的疾病有 Goodpasture综合征、肉芽肿性多血管炎和以肺和肾表现为特征的系统性红斑狼疮等。血清存在抗肾小球基底膜抗体是Goodpasture综合征最有特征性的表现;肾活检通常用于鉴别MPA(非肉芽肿性坏死性系统性血管炎 )、 GPA(肉芽肿性坏死性血管炎 )和 SLE(免疫复合物沉积性血管炎 )。 弥漫性肺泡出血弥漫性肺泡出血(DAH )是一种表现为咯血、弥漫性肺泡浸润和红细胞压积下降的临床综合征,通常与所有原发性或继发性小血管血管炎相关,如GPA、EGPA、MPA、Henoch-Schonlein紫癜、白塞病、结缔组织疾病(尤其是SLE)、抗磷脂抗体综合征和Goodpasture综合征。这些疾病必须与其他引起弥漫性肺出血的疾病( 如药物性肺损伤或吸入有毒物质)相鉴别。DAH影像学的表现在MPA中已经描述过。 04 白塞病 白塞病是一种罕见的慢性多系统血管炎,患病年纪大多是20-30岁,其特征是眼部受累(葡萄膜炎)、口腔和生殖器的溃疡以及多个器官系统的其他临床表现。 10%的病例中有肺受累。白塞病血管炎可能累及动脉和静脉循环的大、中、小血管。大血管受累的特点是动脉或静脉闭塞和动脉瘤的存在,其中主动脉受累为最常见,肺动脉是动脉受累的第二大常见部位。白塞病是肺动脉动脉瘤的最常见原因(图 11),动脉瘤由血管中层的炎症,弹性纤维的破坏以及血管腔的扩大所致。咯血是其最常见的症状,也是死亡的主要原因之一。白塞病的肺动脉瘤呈梭形至囊状,通常为多发性和双侧性,经常部分或完全血栓形成。动脉瘤常累及主肺动脉或下肺动脉,常出现上腔静脉和其他纵隔静脉血栓形成(图 11)。白塞病未经治疗,死亡率较高,给予免疫抑制剂治疗可大大降低死亡率。白塞病最常见的肺实质性病变是边界不清的密度增高阴影,代表局灶性血管炎和肺血管血栓形成而导致肺梗死、出血和局灶性肺不张。
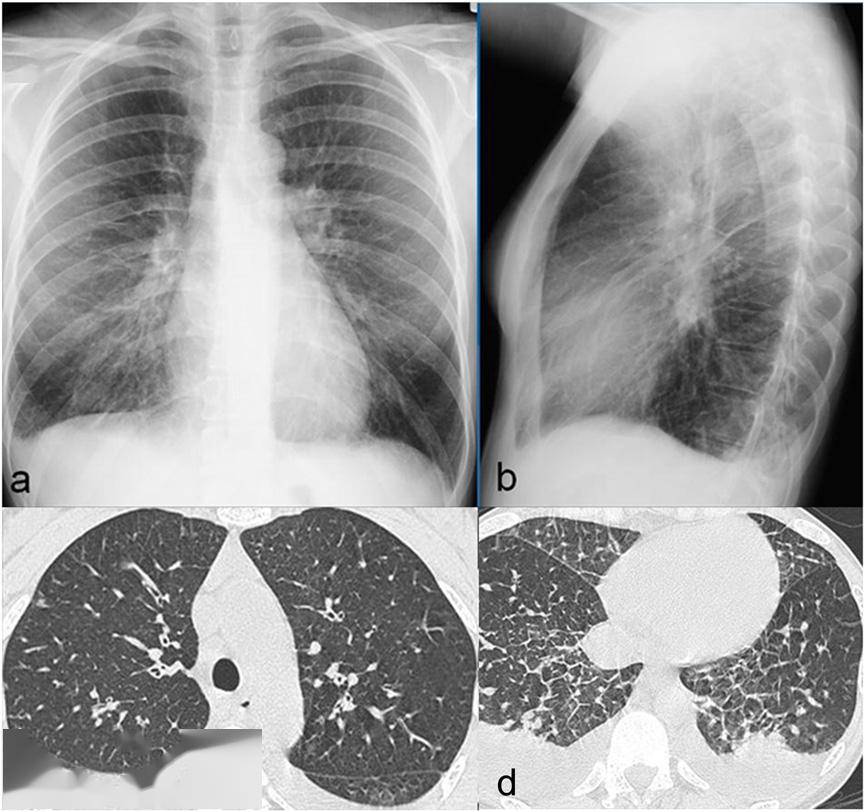
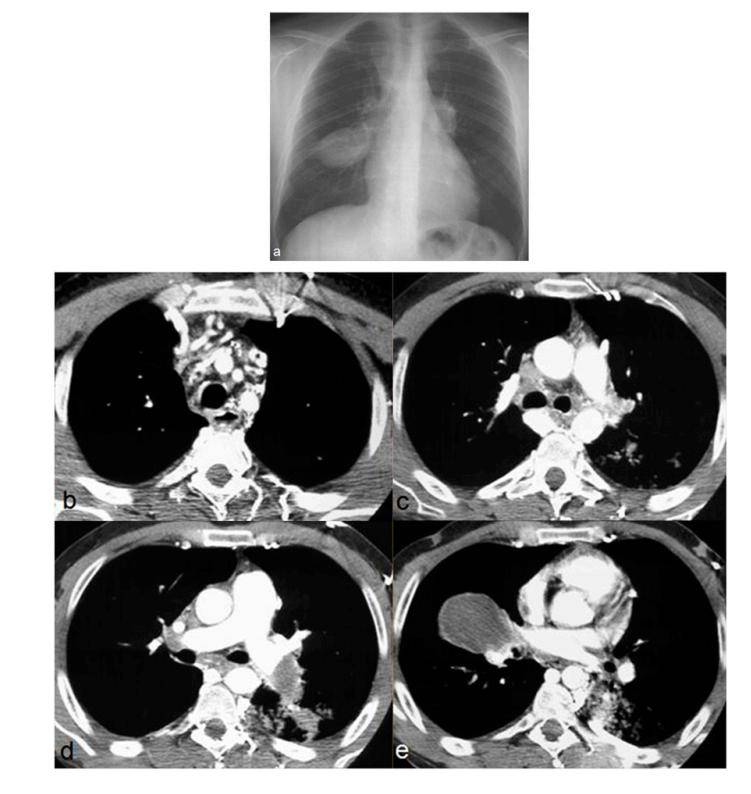
图11. 白塞病,29 岁男性,咳嗽、咯血。胸片显示肺动脉动脉瘤样扩张(a);上胸部轴位CT扫描显示上腔静脉和头臂静脉血栓形成,纵隔和胸后壁有侧支静脉形成(b,c);肺动脉水平CT显示右肺中叶动脉和左下肺动脉扩张并完全血栓形成(d,e)。 05 GOODPASTURE’S综合征 Goodpasture’s综合征是一及其罕见小血管血管炎( 每年百万分之一),其特征是存在特异性针对肾小球和肺泡基底膜抗原的抗体;它是导致肺-肾综合征的原因之一。肺的X线和CT表现与DAH一致(图12)。
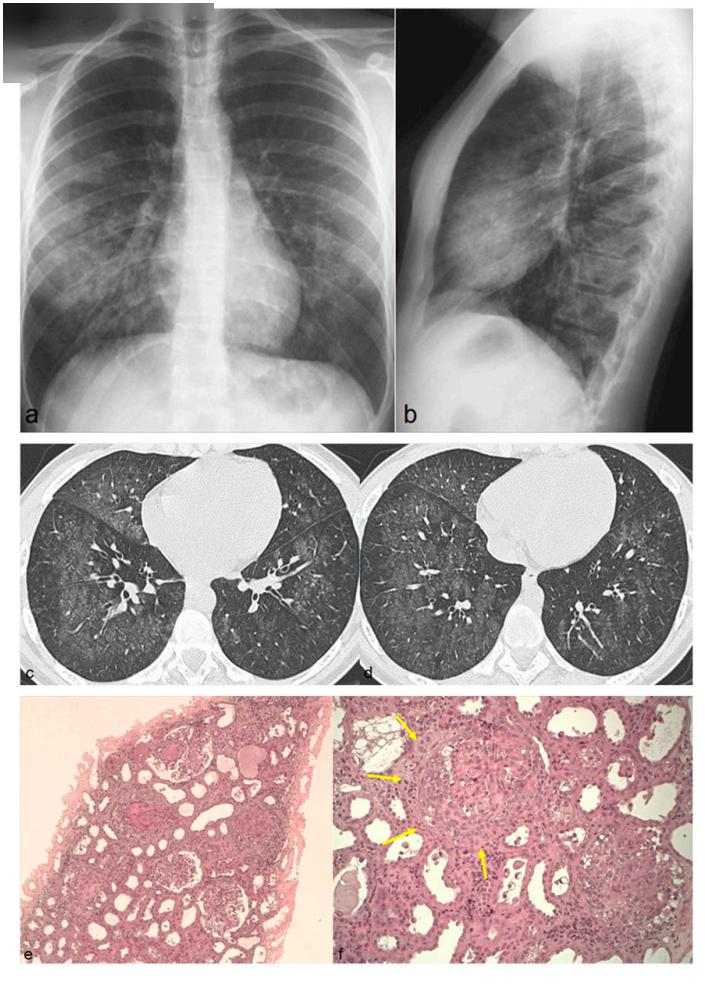
图12. 22 岁女性,咯血;X 片提示双肺肺泡阴影,肺尖相对清晰(a, b). 轴位CT 显示双肺弥漫性磨玻璃影(c, d). 肾组织活检显示快速进展性肾小球肾炎的Goodpasture 综合征的组织学诊断(e);f: 由壁上皮细胞增生引起的肾小球新月体(f图黄色箭头)的出现 06 结 论 血管炎的诊断往往是延误的,因为其他几种疾病有相类似的临床表现。结合主要的影像学和HRTC表现与临床、实验室和血清学资料,通常能够无创地诊断肺血管炎。即使进行了活检,与每种疾病相关的特征性影像学表现对于正确的鉴别诊断也是至关重要的。返回搜狐,查看更多 |
【本文地址】
| 今日新闻 |
| 推荐新闻 |
| 专题文章 |